Воспаление тройничного лицевого нерва. Причины невралгии тройничного нерва
- Воспаление тройничного лицевого нерва. Причины невралгии тройничного нерва
- Тройничный нерв лечение таблетки. Лечение невралгии тройничного нерва
- Чем снять воспаление тройничного нерва. Симптомы невралгии тройничного нерва
- Что нельзя делать при невралгии тройничного нерва. Когда болит лицо. Что такое невралгия тройничного нерва?
- Невралгия тройничного нерва, лечение в домашних условиях. Причины возникновения невралгии
- Как лечить тройничный нерв. Невралгия (воспаление) тройничного нерва: признаки, симптомы и лечение
- Где находится тройничный нерв. Функция
Воспаление тройничного лицевого нерва. Причины невралгии тройничного нерва
Невралгия может быть первичной и вторичной. Первая развивается изолированно, вторая же является следствием прогрессирования той или иной болезни. Она встречается как у женщин так и у мужчин.
Сегодня доподлинно еще неизвестны все причины, провоцирующие поражение тройничного нерва. Однако точно известно, что этому способствуют:
- патологии нервной системы, включая ДЦП, рассеянный склероз, энцефалопатию, развивающуюся после получения травмы головы, эпилепсию, опухоли мозга, вирусные и туберкулезные менингоэнцефалиты, гипоксию, нарушения мозгового кровообращения и пр.;
- вирусные заболевания, в частности, полиомиелит, герпетическая инфекция;
- одонтогенные причины, в том числе, травмы челюсти, флюс, погрешности при пломбировании зуба, нестандартная реакция на анестезию;
- компрессия тройничного нерва, что может быть спровоцировано опухолями головного мозга, образовавшимися после травм или операций рубцами, а также существенно расширенными в результате атеросклероза, аневризмы или врожденных нарушений кровеносными сосудами, инсульта или повышения внутричерепного давления вследствие остеохондроза.
- сдавление задней мозжечковой артерией тройничного нерва. В результате постоянной пульсацией идет раздражение нерва и его воспаление.
Повышают риск развития заболевания:
- частые стрессы;
- хроническая усталость;
- нарушения метаболизма;
- дефицит витаминов;
- аутоиммунные патологии или аллергия;
- тяжелые инфекционные болезни;
- воспалительные процессы в ротовой полости.
Невралгия не сопровождается воспалением нерва. Она возникает в результате демиелинизации нервного волокна или возникновения нарушений в регуляции его работы центральной нервной системы. В 80–90% случаев имеет место демиелинизация. Разрушение специфической миелиновой оболочки, выступающей в роли своеобразного изоляционного слоя нерва, происходит из-за сдавления Гассерова узла патологически измененными сосудами, новообразованиями различной природы. Поэтому поступающие от ЦНС импульсы распространяются и на близлежащие нервы, что провоцирует возникновение болей.
Во втором случае нервные импульсы передаются с другой скоростью. Это вызывает раздражение ядер нейронов и, как следствие, болевой синдром.
Тройничный нерв лечение таблетки. Лечение невралгии тройничного нерва
Лечение боли при НТН до настоящего времени представляет сложную задачу. В 1962 г. С. Блюм предложил лечить невралгию тройничного нерва карбамазепином. В настоящее время, наряду с карбамазепином, применяются и другие противоэпилептические препараты: габапентин, окскарбазепин, прегабалин (Лирика).
Лечение карбамазепином рекомендуется начинать с 50 мг (1/4 стандартной таблетки, содержащей 200 мг карбамазепина) 3 р./сут во время или после еды, запивая достаточным количеством жидкости . Повышать дозу карбамазепина при хорошей переносимости можно на 50 мг ежедневно. Средняя эффективная доза составляет 600–800 мг/сут. Доза считается эффективной, если болевой синдром купирован полностью (раздражение триггерных зон и триггерные факторы не вызывают болевого пароксизма – больной может принимать пищу и безболезненно выполнять гигиенические процедуры умывания и чистки зубов).
Дальнейшее лечение в течение 3–4 нед. проводится с применением индивидуальной эффективной дозы препарата, что позволяет достичь медикаментозной ремиссии. Затем проводится обратное титрование со снижением суточной дозы на 50 мг в течение 5–7 дней. Целью обратного титрования является достижение индивидуальной поддерживающей дозы, которая может составлять от 100 до 400 мг/сут. В дебюте заболевания у части больных (40–60%) удается полностью отменить препарат. Возможно применение пролонгированных фармакологических форм карбамазепина, которые особенно удобны для проведения поддерживающей терапии.
При лечении препаратами карбамазепина следует помнить, что длительное применение больших доз может привести к развитию побочных явлений в виде головокружения, тошноты, атаксии. Описаны случаи апластической анемии. Поэтому, наряду с клиническим контролем развития возможных побочных эффектов препарата, необходимо следить за состоянием периферической крови и печени (общий анализ крови и содержание АСТ и АЛТ каждые 3 мес.).
Примерно у 15% больных карбамазепин неэффективен. Таким больным подбирают противоэпилептические препараты других групп.
В настоящее время сформулированы основные принципы рациональной полифармакотерапии, предполагающие воздействие на основные патогенетические механизмы нейропатической боли при НТН: периферическую и центральную сенситизацию с одновременной активизацией антиноцицептивной системы . В схемах лечения нейропатической боли применяются местные анестетики, блокирующие проведение болевых импульсов на периферическом уровне, что при НТН технически невыполнимо; опиоидные анальгетики, оказывающие центральное действие, и адъювантные анальгетики, к которым можно отнести антидепрессанты, усиливающие ингибирующее влияние антиноцицептивных систем, и противоэпилептические препараты, тормозящие проведение ноцицептивных стимулов на сегментарном и супрасегментарном уровнях. Эффективность препаратов, применяемых в различных комбинациях в предлагаемых схемах, различна . В этой связи изучение эффективности и безопасности применения прегабалина (Лирика) и карбамазепина в комплексном лечении НТН представляется своевременным и актуальным.
Чем снять воспаление тройничного нерва. Симптомы невралгии тройничного нерва
Основной симптом невралгии тройничного нерва — это интенсивная боль в области лица. Боли при невралгии бывают двух видов:
- постоянные, тупые, периодически усиливающиеся боли без широкой иррадиации, возникающие в области распространения той или другой ветви нерва и не сопровождающиеся выраженными вегетативными реакциями;
- боли пароксизмального характера, длящиеся от нескольких минут до нескольких часов.
Интенсивность приступов различна: от несильных, но частых, продолжающихся несколько секунд, до сильных и непереносимых, продолжающихся минутами и причиняющих сильные страдания.
Приступы нередко возникают спонтанно, без каких-либо раздражителей, либо в результате попадания твёрдой и холодной пищи в рот, прикосновений, сквозняков, переохлаждений под кондиционером, движений челюстями и т. п.
Приступ начинается обычно с болей в одной ветви нерва — месте первичного поражения, затем боль распространяется на другие ветви, нередко иррадиирует в затылок, к ушным нервам, в шею и даже в область грудных нервов.
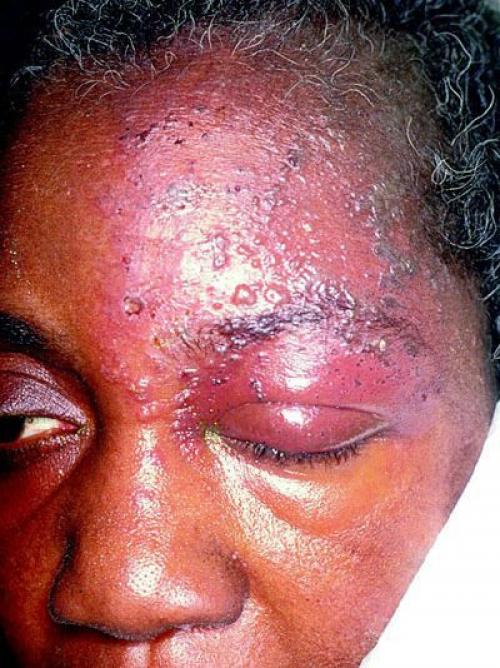
Сильные приступы обычно сопровождаются вегетативными рефлекторными реакциями: покраснением лица, слезотечением, жидкими выделениями из носа, слюнотечением, иногда отёком щеки, века, небольшим припуханием половины носа.
К симптомам воспаления тройничного нерва также относится общее беспокойство, потирание болевой зоны рукой, давление на эту зону, причмокивание. Это наслоение новых раздражений, очевидно, ускоряет момент возникновения тормозного состояния в центре болевых восприятий, которым обычно сменяется приступ.
В качестве двигательных проявлений в связи с болевым приступом возникают тикообразные подёргивания мышц или спазматические сокращения. Максимальные подёргивания или сокращения мышц соответствуют, в основном, зонам, с которых начинается боль, т. е. местам первичного поражения.
При длительном заболевании иногда отмечается поседение волос головы на поражённой стороне.
Иногда пароксизмальные невралгии сопровождаются высыпанием herpes zoster (опоясывающий герпес), располагающегося соответственно первичным поражениям тех или других ветвей, иногда поражающего слизистую роговицы.
Периоды обострений могут чередоваться с периодами ремиссий, которые длятся месяцами, иногда годами.
Вне приступа обычно не наблюдается никаких расстройств: ни болевых точек, ни объективных расстройств чувствительности. Иногда можно отметить снижение болевой чувствительности главным образом в районе той ветви, которая являлась местом первичного поражения. Реже снижение чувствительности обнаруживается в области всех ветвей тройничного нерва. В отдельных случаях вне приступов больные испытывают лёгкие тупые боли. Болевые ощущения возникают в любое время, но чаще во сне.
Что нельзя делать при невралгии тройничного нерва. Когда болит лицо. Что такое невралгия тройничного нерва?
Приступы при невралгии тройничного нерва бывают столь мучительными, что некоторые сравнивают их с пыткой. Вот только пыточным орудием становится сам организм. Можно ли спастись? О возникновении болезни, диагностике и методах лечения этой патологии рассказала врач-невролог «Клиники Эксперт» Владикавказ Марина Борисовна Слонова.
— Марина Борисовна, что такое невралгия тройничного нерва?
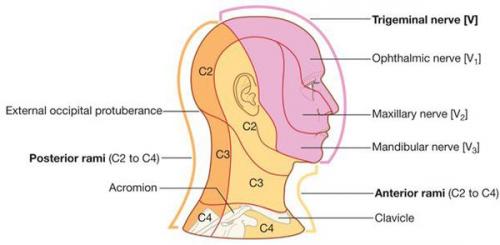
— Это хроническая патология тройничного нерва – самого крупного из двенадцати пар черепных нервов. У тройничного нерва три ветви. Чаще всего поражение локализуется в нижней части лица.
— Каковы причины появления невралгии тройничного нерва?
— Различают классическую и симптоматическую форму болезни. При классической невралгии тройничного нерва поражение спровоцировано вазоневральным конфликтом – компрессией (сдавливанием) нерва кровеносным сосудом. Это может происходить из-за аномального строения сосудов или появления опухолей, кист, оттесняющих сосуд к тройничному нерву.
Симптоматическая невралгия становится следствием других болезней, воздействующих на тройничный нерв. Она может быть посттравматической (так, иногда невралгия тройничного нерва появляется после удаления зуба). Также к болезни часто приводят опухоли (например, невринома), туннельная компрессия, рассеянный склероз , вирусные заболевания. Невралгия тройничного нерва может появиться и при опухолевых или воспалительных процессах в подчелюстных лимфоузлах.
— Какими симптомами проявляется невралгия тройничного нерва?
— По характеру течения болезнь делят на две разновидности: типичную (тип 1) и атипичную (тип 2). Для первого типа характерны приступы резкой боли в зоне иннервации поражённой ветви тройничного нерва (чаще всего это вторая или третья ветвь). Продолжительность таких приступов от нескольких секунд до двух минут. Приступ может быть спровоцирован воздействием триггеров: холода, прикосновений и т. п.
Второй тип проявляется постоянными болями меньшей интенсивности в той же зоне.
— Могут ли такие симптомы быть характерны для другой болезни, с чем надо дифференцировать невралгию тройничного нерва?
— Да, подобные боли могут возникать и в иных случаях. Их следует дифференцировать с заболеваниями ЛОР-органов, дисфункцией височно-нижнечелюстного сустава, стоматологическими патологиями.
— Как проводится диагностика невралгии тройничного нерва?
— При симптомах невралгии тройничного нерва врач направляет пациента на КТ и МРТ (стандартную или 3D) головного мозга и тканей головы. МРТ позволяет диагностировать демиелинизирующий процесс (рассеянный склероз), исключить патологии мозга. На КТ хорошо видна костная структура. Чтобы выявить сосудистую компрессию, требуется ангиография с контрастированием. Может понадобиться спиральная КТ.
Читайте материалы по теме:
— Какой врач лечит от невралгии тройничного нерва?
— В первую очередь это задача невролога . Но поскольку к невралгии тройничного нерва приводят разные факторы, может потребоваться сотрудничество со стоматологами, отоларингологами, иногда нужна помощь нейрохирурга.
— Какие методы лечения невралгии тройничного нерва применяются в современной медицине?
— Сначала используется консервативное лечение: лекарственные препараты и физиотерапия. Этого достаточно в 90 % случаев. Основу терапии составляют противоэпилептические средства. Препаратом первой линии выбора является карбамазепин. Если он недостаточно эффективен или даёт побочные эффекты, его заменяют на препараты второй линии выбора. Врач должен тщательно следить за состоянием пациента, быть готовым поменять назначения при появлении побочных эффектов. Дополнительно могут применяться миорелаксанты и антидепрессанты. Из физиотерапевтических средств эффективны соллюкс, УФ-лучи, электрогрелка.
Если консервативная терапия не приносит должного эффекта, прибегают к микрохирургии. При вазоневральном конфликте проводится васкулярная декомпрессия, в процессе которой устраняется давление сосуда на ветвь тройничного нерва. В других случаях возможно радиохирургическое воздействие на ганглии.
— Опасно ли лечение невралгии тройничного нерва народными средствами?
— Я бы сказала, что да. Не зная, о каком именно методе идёт речь, сложно сказать, какой может быть степень вреда. Но в любом случае от невралгии тройничного нерва невозможно вылечиться без современных препаратов. Предпочитая народные методы, человек лишает себя возможности своевременно получить помощь, его состояние ухудшается. К тому же невралгия тройничного нерва может сопутствовать весьма опасным заболеваниям (например, невриноме). Но должное лечение не проводится, потому что человек не обращается к врачу.
Беседовала Дарья Ушкова
Редакция рекомендует:
Для справки:
Слонова Марина Борисовна
Врач-невролог.
Невралгия тройничного нерва, лечение в домашних условиях. Причины возникновения невралгии
Среди наиболее частых причин невралгии – переохлаждение, инфекционные заболевания, тяжелое течение острых респираторных вирусных инфекций, травмы, воспаления и опухоли. Распространенными являются невралгия тройничного нерва и межреберная невралгия. При поражении тройничного нерва боль локализуется в области лица. Человек страдает от приступов, которые могут быть вызваны как легкими прикосновениями (например, к щеке или носу), так и холодной или горячей пищей, чисткой зубов, вспышкой света или громким звуком. Само поражение нерва вызвано, как правило, травмой лица, воспалительными процессами в пазухах носа или нелеченых зубах. Профилактика невралгии возможна лишь в тех случаях, когда речь идет о запущенных воспалительных процессах, так как на развитие опухолей или возникновение инфекционных заболеваний мы влиять не можем.
Невралгия тройничного нерва чаще всего возникает у женщин, причем в зрелом возрасте.
Причиной межреберной невралгии (торакалгии) обычно является остеохондроз позвоночника, преимущественно грудного отдела. Резкая боль в области ребер может возникать при глубоком вдохе, чихании или кашле. Кроме того, возможно развитие межреберной невралгии на фоне сердечно-сосудистых заболеваний, связанных с недостаточным притоком кислорода к нервам.
Уменьшить вероятность новых приступов невралгии помогает выполнение простых правил: нужно избегать стрессов, больше спать, соблюдать умеренность в употреблении алкоголя, ограничить физические нагрузки, а также своевременно лечить воспалительные и инфекционные заболевания.
Существуют и другие локализации невралгии: в бедре, крылонебном узле (вызывает боль в шее, небе, висках, глазах), в затылке (при этом боль распространяется в области глаз, затылка, висков, усиливается во время движений головой и может сопровождаться рвотой). Во всех случаях невралгия может быть вызвана как переохлаждением или травмой, так и быть следствием хронического заболевания. Симптомы такой болезни, как невралгия, требуют подтверждения у врача, так как могут «маскироваться» под другие заболевания.
Как лечить тройничный нерв. Невралгия (воспаление) тройничного нерва: признаки, симптомы и лечение
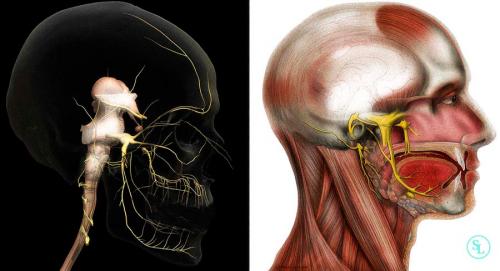
Тройничный нерв — разветвленная парная структура, расположенная симметрично с обеих сторон лица. Ветви этого нерва обеспечивают чувствительность век, губ, щёк и других участков лица, несут ответственность за рефлексы (например, чихательный), принимают участие в иннервации жевательных мышц и выполняют множество других функций. Невралгия тройничного нерва — заболевание, при котором этот нерв поражается воспалением, инфекцией или подвергается защемлению. Без своевременного обращения к врачу нарушение функций тройничного нерва может привести к неприятным последствиям, которые требуют длительного лечения, и в ряде случаев — хирургического вмешательства.
Причины
Все причины невралгии сводятся к одной: под влиянием каких-либо обстоятельств нерв оказывается поврежденным и перестает выполнять свои функции в полной мере.
Факторами, провоцирующими такие повреждения, чаще всего выступают:
- воспалительные или инфекционные процессы в зубах и деснах или придаточных пазухах носа;
- травмы мягких и костных тканей лица и головы;
- острые и хронические инфекции (герпес, грипп и пр.);
- переохлаждение;
- новообразования в области тройничного нерва.
Нередко воспаление тройничного нерва становится осложнением гайморита, пульпита, отита и других заболеваний лор-органов и полости рта, лечение которых проводилось домашними методами. Также невралгия может возникнуть через короткое время после лечения или удаления зубов. В последнем случае причиной выступают врачебные ошибки, несоблюдение рекомендаций стоматолога по прохождению восстановительного периода и инфекции, не выявленные до стоматологического вмешательства.
Симптомы
Симптомы невралгии тройничного нерва могут варьироваться в зависимости от того, какая ветвь нерва поражена. Но следующие проявления заболевания характерны для большинства случаев:
- Сильно выраженная боль в лице. Обычно она затрагивает только одну половину лица — сторону, на которой расположен пораженный нерв.
- Резкое усиление боли при контакте кожи с холодным или очень теплым воздухом, при пережевывании пищи или разговоре.
- Заметное покраснение кожи на лице стороны воспаленного нерва.
- Нарушения чувствительности кожи и мягких тканей с воспаленной стороны — может наблюдаться как повышенная, так и пониженная чувствительность.
- Самопроизвольные сокращения жевательных и/или мимических мышц.
- Повышенное слюноотделение и слезотечение.
Боль при невралгии тройничного нерва часто описывается как «стреляющая», напоминающая удар током. Она может продолжаться несколько секунд и самостоятельно исчезать вплоть до того момента, пока очередной приступ не будет спровоцирован холодом, теплом, жевательными нагрузками и пр. В других случаях боль практически не отступает и в буквальном смысле лишает человека покоя и сна.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
Где находится тройничный нерв. Функция
Тройничный нерв — смешанный. С одной стороны он является главным чувствительным нервом лица и ротовой полости , но в его составе имеются также двигательные волокна, иннервирующие жевательные мышцы.
Тройничный нерв имеет ядро поверхностной (болевой и тактильной) — спинномозговое ядро тройничного нерва ( лат. nucleus tractus spinalis n. trigemini ) и ядро глубокой (проприоцептивной) чувствительности — собственное чувствительное ядро тройничного нерва ( лат. nucleus sensorius principalis n. trigemini ). Третье чувствительное ядро тройничного нерва направляется к среднему мозгу — среднемозговое ядро тройничного нерва ( лат. nucleus mesencephalicus n. trigemini ). Двигательная часть тройничного нерва начинается от двигательного ядра тройничного нерва ( лат. nucleus masticatorius (motorius) n.trigemini ).
Чувствительные центростремительные (афферентные) волокна тройничного нерва представляют собой дендриты мощного тройничного (гассерового) узла, в котором заложены первые чувствительные псевдоуниполярные нейроны тройничного нерва . От них отходят аксоны к телам вторых нейронов, заложенных в ядрах ствола мозга . В зависимости от того, про какую чувствительность они несут информацию (поверхностную или глубокую), имеются два чувствительных ядра тройничного нерва — глубокой и поверхностной чувствительности.
Ядро поверхностной (болевой и тактильной) чувствительности ( лат. nucleus tractus spinalis n.trigemini ) является прямым продолжением задних рогов спинного мозга . Оно проходит через мост мозга, продолговатый мозг и два верхних шейных сегмента спинного мозга. В ядре имеется соматотопическое представительство. В оральной (верхней) части ядра представлена область лица, наиболее близко расположенная к средней его линии, и наоборот, в каудальной (нижней) части — наиболее удалённые области. Их волокна совершают перекрёст и входят в медиальную петлю ( лат. lemniscus medialis ) и вместе с ней заканчиваются в зрительном бугре (его задне-срединном ядре).
Ядро глубокой (проприоцептивной) чувствительности ( лат. nucleus sensorius principalis n.trigemini ) занимает ограниченную область дорсолатеральной части покрышки моста. Оно получает афферентные (чувствительные) импульсы прикосновения, дискриминации и давления, которые в спинном мозгу проводятся задними канатиками. Аксоны вторых нейронов этого ядра также переходят на противоположную сторону и идут вместе с медиальной петлёй до вентрального заднемедиального ядра таламуса .
Третьи нейроны тройничных путей, расположенные в таламусе, посылают свои аксоны через заднюю ножку внутренней капсулы до нижней трети постцентральной извилины .
Двигательное ядро тройничного нерва ( лат. nucleus masticatorius (motorius) n.trigemini ) имеет своё ядро в покрышке моста. Оно расположено медиальнее ядра глубокой чувствительности тройничного нерва. Аксоны этого ядра выходят рядом с чувствительным корешком и присоединяются к нижнечелюстному нерву, иннервируя жевательную, височную, латеральную и медиальную крыловидные, челюстно-подъязычную мышцы, переднее брюшко двубрюшной мышцы . К двигательному ядру идут кортико-нуклеарные пути из обоих полушарий мозга.
Тройничный нерв является частью рефлекторных дуг .
Сенсорные импульсы от слизистой оболочки глаза проводятся по глазничному нерву до nucleus sensorius principalis n.trigemini. Здесь они переключаются на другие нейроны, представляющие афферентную часть дуги корнеального рефлекса и связанные с ядром лицевого нерва на этой же стороне. Эфферентная часть рефлекторной дуги представлена периферическим нейроном лицевого нерва.
Чувствительные волокна, которые несут импульсы от слизистой оболочки носа к области ядер тройничного нерва, представляют афферентную часть чихательного рефлекса . В эфферентной части этого рефлекса принимают участие несколько нервов: V, VII, IX, X и нервы, ответственные за организацию выдоха.