Диета при неалкогольной жировой болезни.. Как диагностируется НАЖБП?
- Диета при неалкогольной жировой болезни.. Как диагностируется НАЖБП?
- Авокадо при жировом гепатозе. Правила диеты
- Диета при неалкогольной жировой болезни печени. Какая диета назначается
- Я вылечил жировой гепатоз. Жировая болезнь печени или стеатогепатоз
- Лечение при жировом гепатозе. Фосфоглив® при жировом гепатозе
- Диета при жировом гепатозе и панкреатите. Диета № 5 при жировом гепатозе
- Диета при жировом гепатозе печени меню на неделю. Диета при жировом гепатозе
- Разрешенные продукты при жировом гепатозе. Диета при жировом гепатозе
- Запрещенные продукты при гепатозе печени. Общие правила
Диета при неалкогольной жировой болезни.. Как диагностируется НАЖБП?
Возникает вопрос, как вообще обнаружить это заболевание, так как в большинстве случаев оно протекает бессимптомно.
НАЖБП диагностируется в основном на основании УЗИ брюшной полости , в том числе печени. Интересно, что ожирение печени в большинстве случаев обнаруживается именно случайно, когда УЗИ проводится по другим причинам, например, для выявления камней в желчном пузыре или при диагностике боли в животе.
Жирная печень очень характерна на ультразвуковом изображении. Рентгенологи говорят, что печень «светится» на экране, она гиперэхогенная (ее эхо больше, чем у окружающих тканей).
Важно понимать, что ожирение печени также может возникать при других состояниях или заболеваниях, например, при злоупотреблении алкоголем, приеме определенных лекарств или гепатите С.
Раннее обнаружение жировой ткани с помощью ультразвука очень важно. Ранняя диагностика НАЖБП помогает не допустить обострения заболевания — НАСГ, а также предотвратить развитие осложнений, важнейшим из которых является цирроз печени. Поэтому гастроэнтерологи рекомендуют регулярно проходить УЗИ печени (брюшной полости) , даже если нет симптомов. Особенно это касается пациентов из групп риска.
УЗИ печени (брюшной полости)
Группа или фактор риска — это статистическое понятие, ограничивающее группу людей с определенным состоянием или заболеванием, где вероятность возникновения определенного заболевания (в нашем случае НАЖБП) выше, чем в общей популяции. Следовательно, если риск развития неалкогольной жировой болезни печени у всего населения составляет 20-25%, то при сахарном диабете 2 типа этот показатель достигает 75%. Следовательно, диабет 2 типа является фактором риска развития НАЖБП.
Авокадо при жировом гепатозе. Правила диеты
Цели, которые преследует соблюдение диеты при жировом гепатозе:
- урегулирование всех печеночных функций,
- нормализация жирового и холестеринового обменов,
- стимуляция выработки желчи, которая участвует в пищеварительном процессе
- создание депо гликогена в печени, что благотворно влияет на обеспечение глюкозой организма.
Таким образом, диета при жировом гепатозе призвана изгнать лишние жиры из печени.
Лечебный стол по Певзнеру - № 5 (заболевания печени) и № 8 (ожирение).
В современных стандартах лечебного питания (2017г.) диета при жировом гепатозе относится к варианту стандартной диеты с пониженной калорийностью и с повышенным содержанием белка (при истощении).
Общая характеристика лечебного стола (в сутки)
- энергетическая ценность диеты составляет 1340-1550 ккал,
- углеводы 130-150гр;
- жиры 60-70 гр., из них до 50% растительных,
- белки 70-80гр., либо 110-120 гр. при истощении, из них не менее 50% животного происхождения.
Режим питания . Количество приемов пищи должно быть частым, 4-6 раз в день (принцип дробности). Дробное питание помогает бороться с чувством голода, предупреждает переедание и активизирует обмен веществ.
Важно! Следует отказаться от намерений быстро похудеть, голодать, так как это вредит работе печени.
Употребление жидкости . Ежесуточно необходимо потреблять не менее 1,5 литра свободной жидкости, с помощью которой из организма выводятся вредные продукты обмена веществ. Это могут быть негазированная минеральная вода, травяные чаи, морсы, свежеприготовленные соки.
Соль . Следует ограничить потребление соли, до 6 г в день. Избыток соли задерживает жидкость в организме, вызывает отеки, что неблагоприятно сказывается на качестве желчи (она становится густой и вязкой).
Употребление белка . Ежесуточное потребление белка должно быть не менее 100 гр., что необходимо для активизации обменных процессов, накоплению гликогена в печени и нормализации жирового обмена.
Жиры . Суточное содержание жиров в питании не должно превышать 70 гр. Более половины оговоренного количества должны составлять растительные жиры. Ограничение потребления животных жиров нормализует работу печени и пищеварительного тракта в целом, помогает печени «похудеть», то есть избавиться от накопленных в ней жиров.
Температурный режим . Температура еды при жировом гепатозе 15-60 градусов. Исключается прием слишком горячих и холодных блюд, так как они раздражают слизистую желудка и усугубляют нарушение пищеварения.
Алкоголь . При жировом гепатозе необходимо полностью отказаться от употребления алкоголя, особенно от крепких спиртных напитков. Как известно, разрушение алкоголя происходит в печени, а прием алкогольных напитков создает лишнюю нагрузку на больной орган.
Диета при неалкогольной жировой болезни печени. Какая диета назначается
Острый жировой гепатоз, как правило, развивается из-за отравления этиловым спиртом, мышьяком, фосфором, дихлорэтаном или на фоне медикаментозной терапии (при приеме больших доз тетрациклина). Хронический жировой гепатоз формируется как осложнение основного заболевания.
Он появляется при ожирении, алкоголизме, белковой и витаминной недостаточности (например, при плохом питании или болезнях ЖКТ), отравлении химическими соединениями или бактериальными токсинами, сахарном диабете, вирусном гепатите. К жировой инфильтрации печени может привести голодание.
При назначении диетотерапии учитываются особенности течения и стадия основного заболевания. К примеру, если жировой гепатоз развился из-за ожирения, то сначала назначается диета, которая поможет снизить вес. Она разрабатывается индивидуально в зависимости от возраста, степени ожирения, пола и физической активности пациента.
При снижении массы тела происходит и уменьшение процентного соотношения жировой ткани в печени. Однако, резкое похудение может привести к формированию стеатогепатита из-за воспалительного процесса, возникшего на фоне чрезмерного поступления в железу свободных жирных кислот при низком периферическом липолизе. Поэтому больные должны снижать вес под контролем специалиста.
Пациентам с ожирением назначается диета N o 8П. Она предполагает уменьшение поступления в организм белков до 90 грамм, жиров до 70 грамм (из них половина должна быть растительного происхождения) и до 200 грамм углеводов. Энергетическая ценность до 1800 ккал. Если требуется быстрое снижение веса, то этот показатель может быть уменьшен в три раза, но тогда пациент находится под контролем врачей в стационаре.
Если жировая инфильтрация печени развилась из-за сахарного диабета, то из рациона должны полностью исключаться простые углеводы, и значительно ограничиваются сложные. Тем самым удается улучшить обмен веществ. Если причиной стеатоза становится чрезмерное употребление алкоголя, то спиртные напитки ставятся под строжайший запрет.
Это связано с тем, что ацетальдегид, продукт распада этанола, влияет на активность ферментов, которые переносят жирные кислоты в митохондрии, а это нарушает метаболизм и приводит к накоплению триглицеридов в гепатоцитах. Больному дополнительно назначается витаминотерапия, которая восполнит недостаток никотиновой и аскорбиновой кислоты, витаминов группы В.
При заболевании печени запрещен алкоголь
При жировой инфильтрации печени пациентам с весом в пределах нормы назначается диета No5, которая поможет восстановить нарушенные функции железы и ее протоков, и обеспечит механическое щажение пищеварительного тракта. В рацион должно входить оптимальное количество белка и витаминов, и уменьшенное количество жиров. Согласно рекомендации больной должен употреблять в день по 100 грамм жира и белка, 450 грамм углеводов.
Количество соли должно быть уменьшено до 10 грамм. Всего должно поступать в организм не более 3100 ккал.
В период обострения патологии назначается диета No5А, которая способствует нормализации функций печени, а также обеспечивает механическое и химическое щажение желудка и кишечника. В ней предусмотрено нормальное количество белков и углеводов (100 г и 400 г соответственно), но ограничивается потребление жиров до 80 грамм и поваренной соли. Энергетическая ценность снижена до 2500 ккал.
Я вылечил жировой гепатоз. Жировая болезнь печени или стеатогепатоз
Туфанова Ольга Сергеевна
Статью проверил кандидат медицинских наук, доцент
Виноградов Дмитрий Леонидович

О жировой болезни печени или стеатогепатозе простым людям практически ничего не известно. Многим кажется, что это непонятное заболевание меня уж точно не коснется. Однако оно встречается гораздо чаще, чем кажется на первый взгляд. Давайте выясним, что же такое стеатогепатоз , и как с ним жить.
Ожирение печени — актуальная проблема современности
Практическому врачу очень часто приходится сталкиваться с ситуацией, когда человек, которого ничего не беспокоит, проходит ультразвуковое исследование органов полости живота и получает заключение, в котором есть фраза: печень увеличена. С жалобой не на свое состояние, а именно на результат этого исследование пациент обращается к доктору. Обычно это люди, склонные к полноте, иногда страдающие, метаболическим синдромом, артериальной гипертензией, сахарным диабетом. Однако в последнее время все больше молодых людей, страдающих избыточным весом, может прийти на прием к врачу с вопросом, почему же у него увеличена печень?
Как ставят диагноз «жирового гепатоза»
Что же такое жировой гепатоз ? Это накопление жира в печеночной ткани. То есть жир откладывается не только там, где мы привыкли его видеть – живот, область бедер, плечи и др, но и в печени. Поэтому увеличение печени у таких людей вызвано ее ожирением.
Сразу оговоримся, диагноз «жировой гепатоз» не может быть поставлен по результатам только одного ультразвукового исследования. Врач должен опросить пациента, то есть выяснить, что его беспокоит. Чаще всего люди, страдающие ожирением печени, жалуются на тянущие боли в правом подреберье. Но эти боли возникают не от непосредственной болезни самой печени, а от того, что увеличенная печень растягивает печеночную капсулу. Так же очень важно отсутствие алкогольного и лекарственного анамнеза, маркеров к вирусным. Для этого человека отправляют сдавать анализы крови из пальца и вены, мочи, кала. После чего доктор, а как правило этим заболеванием занимается, поставит диагноз «стеатогепатоз».
Лечение стеатогепатита – похудеть!
Чаще всего человек, пришедший к врачу и которому был выставлен диагноз «стеатогепатоз», хочет получить рекомендацию о приеме волшебной пилюли, которая вылечила бы его раз и навсегда. Это касается не только этого заболевания, а вообще всех существующих. И он может быть неприятно удивлен, что главным этапом лечения стеатогепатоза будет снижение массы тела, соблюдениес ограничением жирных продуктов, фаст фуда, легких углеводов. Фармацевтические кампании предлагают большой арсенал лекарств, которые якобы лечат печень, но большинство из них не имеют никакой доказательной базы, а рассчитаны именно на людей, которым лень снижать вес, сидеть на диете, а хочется лечиться приятно и быстро.
Помимо диеты обязательной является физическая нагрузка не менее 30-40 минут в день. Таким образом – чтобы жир исчез из печени, он должен исчезнуть отовсюду!
Однако, людям страдающим сахарным диабетом и различными обменными процессами похудеть, и таким образом избавиться от жирового гепатоза , значительно сложнее. Поэтому лечение такого контингента должно проводиться врачами нескольких специальностей:, гастроэнтеролог, кардиолог.
Таким образом, избыточный вес не полезен никому, в том числе и печени.
Лечение при жировом гепатозе. Фосфоглив® при жировом гепатозе
 Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Механизм развития жирового гепатоза печени
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Степени гепатоза
В зависимости от количества и места накопления жира принято выделять 4 степени жирового гепатоза печени:
- 0 ст. – скопление мелких капель жира на поверхности отдельных групп гепатоцитов;
- I ст. – появление патологических очагов печеночных клеток, покрытых средними и крупными жировыми каплями;
- II ст. – печеночная инфильтрация, проникновение и накопление жира внутрь гепатоцитов;
- III ст. – диффузное крупнокапельное поражение печени с одновременным внеклеточным скоплением жира и формированием кистозных новообразований.
Причины жирового гепатоза
К основным причинам развития жирового гепатоза печени относят:
- абдоминальное ожирение (объем талии, превышающий 80 см у женщин и 94 см у мужчин);
- сахарный диабет 2-го типа;
- метаболические нарушения, возникающие на фоне тиреотоксикоза, микседемы, синдрома Иценко − Кушинга;
- хроническую алкогольную интоксикацию;
- резкую потерю массы тела более чем на 10 %;
- бактериальные, вирусные, паразитарные инфекции;
- нерациональное питание;
- гиперлипидемию (существенное повышение уровня липидов в крови);
- обходной кишечный анастомоз;
- генетические аномалии развития печени;
- наследственный дефицит ферментов, участвующих в расщеплении липидов;
- нерациональный прием гепатотоксичных препаратов (например, азатиоприн, азитромицин, амфетамин и др.);
- гиподинамию;
- нарушение всасываемости в ЖКТ;
- высокое артериальное давление;
- длительное парентеральное питание (введение питательных веществ в венозную систему);
- дисбиоз кишечника (неправильное соотношение кишечной микрофлоры);
- тяжелые хронические патологии, приводящие к истощению организма;
- операции на пищеварительном тракте.
Диета при жировом гепатозе и панкреатите. Диета № 5 при жировом гепатозе
Знаменитую диету № 5 при жировом гепатозе разработал известный советский еще диетолог Мануил Певзнер, который посвятил жизнь исследованию действия диет при определенных заболеваниях. Всего он разработал пятнадцать диет, но нас интересует в случае лечения жирового гепатоза именно диета № 5. Кстати, диета № 5 при жировом гепатозе она очень эффективна для похудения.
При соблюдении диеты № 5 незаметно «уйдут» до пяти лишних килограмм. Достоинства диеты номер пять неоспоримы, поэтому она актуальна при лечении больных с начала прошлого века. Нужно не употреблять продукты, в которых есть значительное количество экстрактивных веществ и эфирных масел, которые отвечают за повышенную секрецию желудка и поджелудочной железы. Исключение жареных продуктов из меню происходит из за того, что в них присутствуют тугоплавкие жиры и много холестерина.
В принципы диеты № 5 входит сбалансированность продуктов. Примерное соотношение белков/жиров/углеводов такое - 110 грамм/ 80 грамм/300 грамм. Соли рекомендуется употреблять в день не больше 8-10 грамм. И обязательное количество жидкости – не менее полутора-двух литров в день (чем больше вес пациента, тем в большем количестве жидкости он нуждается). От пяти до семи приемов пищи в день – норма для диеты № 5. И способ приготовления еды мы уже обсуждали – пар, варка или запекание. Дробное питание «разгоняет» обмен веществ. Это избавляет от чрезмерного чувства голода – и последующего переедания и тревоги. Необходимо резко уменьшить количество употребляемых сахара и соли. Кому надоело пить воду, может пить травяные чаи, натуральные морсы, отвары.
Диета при жировом гепатозе печени меню на неделю. Диета при жировом гепатозе
Жировой гепатоз - это серьезное дистрофическое заболевание печени, когда ее рабочие ткани отмирают и замещаются жировыми, сам же орган постепенно перестает справляться со своей основной задачей.
Принципы диеты
Соблюдение диеты очень важно - это основное условие выздоровления. Главной задачей диеты при этом заболевании является разгрузка печени, стимуляция выработки желчи, необходимой для пищеварения. Врачи рекомендуют придерживаться “диетического стола №5″ – это диета с высоким содержанием белков, и с ограниченным потреблением жиров и продуктов, насыщенных холестерином. При гепатозе, в особенности, спровоцированном ожирением, питание должно быть дробным – до 6 приемов пищи в день. Это избавляет больного от постоянного чувства голода и связанного с ним переедания, позволяет активизироваться обмену веществ. Норма потребления жиров сокращается до 70-80 грамм в сутки. Увеличивается потребление белка и клетчатки. Норма потребления чистого белка составляет минимум 100 грамм в сутки. Основа рациона при гепатозе – овощи, молочные продукты и крупы, диетические виды мяса и рыбы. Пищу следует готовить в пароварке, варить, тушить, в крайнем случае – запекать. Строго запрещены жареные блюда, выпечка, очень вредны наваристые мясные бульоны. Практически исключаются “быстрые” углеводы и специи. Необходимо свести к минимуму потребление сахара и блюд с его высоким содержанием, любых кондитерских изделий, заменить их медом. Вредно при этом диагнозе все острое, щедро приправленное специями. Количество соли в рационе нужно сократить. Рекомендуется выпивать в сутки не менее 1-1,5 литров жидкости, например, минеральной воды без газа. Полезны травяные чаи и натуральные морсы.
Разрешенные продукты при жировом гепатозе. Диета при жировом гепатозе
Клинически гепатоз не проявляется специфическими симптомами, с помощью которых можно отличить его от других форм поражения печени. Пациента беспокоит тяжесть в желудке, кожные высыпания, дискомфорт в зоне подреберья и диспепсические расстройства (горечь во рту, тошнота, кишечная дисфункция). При выраженном застое желчи развивается желтуха, которая сопровождается зудом и изменением окраски кожи и слизистых.
Лечение имеет несколько основных направлений:
- лекарственная терапия;
- диетотерапия;
- изменение образа жизни.
В этой статье мы более подробно остановимся на особенностях питания. Стол №5 зачастую назначается гастроэнтерологами при поражении гепатобилиарнго тракта, а именно печени, желчевыделительных протоков и пузыря. Основные задачи диетического рациона заключаются в:
- нормализации функционирования одного из важнейших органов;
- регуляции метаболизма (липидного обмена);
- стимуляции продукции желчи и предупреждении ее застоя. Это позволяет облегчить переваривание пищи и ее усвоение;
- коррекции гликемии, то есть уровня глюкозы.
Иначе говоря, стол №5 необходим для снижения нагрузки на печень и уменьшения поступления жиров в организм.
Основные принципы
Чтобы улучшить состояние пациента и помочь печени побороть заболевание, необходимо учитывать некоторые правила:
- суточный объем питья – минимум 2 литра. Это требуется для очищения организма от токсинов и нормализации водно-электролитного баланса. Кроме негазированной минералки можно пить зеленый чай, компоты, кисель, нежирный кефир или отвар шиповника;
- полный отказ от спиртного. Алкоголь после поступления в организм распадается в печени на токсические вещества. Они в свою очередь разрушают гепатоциты и предрасполагают накоплению жиров;
- ограничения касаются соли. Ежедневный ее объем не должен превышать 8 г. При злоупотреблении солеными продуктами увеличивается риск развития отеков;
- питательный рацион необходимо обогатить белковыми изделиями. В сутки рекомендуется не менее 100 г;
- употребление холодных или горячих блюд чревато нарушением желчеоттока, в связи с чем следует отдавать предпочтение теплым продуктам;
- максимальный объем липидов в сутки – 80 г. Если у пациента есть сопутствующее ожирение, диетолог может временно ужесточить рацион и уменьшить разрешенное количество до 50 г. Полный отказ от жиров также не желателен;
- пациент должен готовить блюда на пару. Кроме того, разрешается варить, тушить и запекать изделия. О жареных продуктах нужно забыть.
 потребление пищи должно осуществляться малыми порциями. Промежуток между приемами еды составляет не больше 2 часов. Таким образом, нормализуется аппетит у пациента, предупреждается переедание, и регулярно поступает желчь в кишку, что в свою очередь не позволяет пузырю и протокам растягиваться;
потребление пищи должно осуществляться малыми порциями. Промежуток между приемами еды составляет не больше 2 часов. Таким образом, нормализуется аппетит у пациента, предупреждается переедание, и регулярно поступает желчь в кишку, что в свою очередь не позволяет пузырю и протокам растягиваться;Запрещенные продукты при гепатозе печени. Общие правила
(стеатоз печени, стеатогепатоз) представляет собой хроническое заболевание печени, характеризующееся гистопатологическими изменениями ткани печени в виде накопления жира, преимущественно триглицеридов, в гепатоцитах, переходящий в ряде случаев в воспаление печени ( стеатогепатит ) и развитие фиброза ( стеатофиброз ). В настоящее время выделяют жировой гепатоз алкогольного и неалкогольного генеза.
Ведущую роль в развитии жирового гепатоза на фоне употребления алкоголя играет токсический продукт метаболизма этанола — ацетальдегид , который снижает активность ферментов, осуществляющих транспортировку жирных кислот в митохондрии, что приводит к нарушению метаболизма жиров и последующему накоплению триглицеридов в клетках печени. Основными этиологическими факторами неалкогольного гепатоза являются комбинации различных метаболических риск-факторов (,,, артериальная гипертензия , сахарный диабет 2-го типа ),, прием некоторых лекарственных препаратов (глюкокортикостероиды,,,,, эстрогены и другие), быстрая потеря веса/.
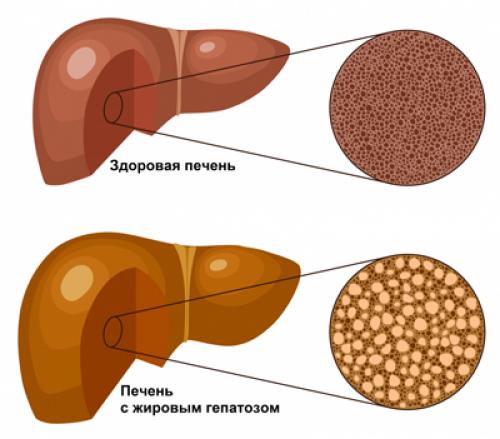
Печень с жировым гепатозом
В связи с высоким риском развитияи, независимо от тяжести заболевания, все пациенты с жировым гепатозом нуждаются в лечении и динамическом наблюдении. Однако стандартизированного терапевтического подхода к ведению таких больных не существует, как и четкого понимания, как лечить жировой гепатоз печени.
Лечение питанием (диета с ограничением легкоусвояемых углеводов и жиров животного происхождения) в сочетании с модификацией образа жизни (увеличение физической активности, нормализация массы тела, отказ от вредных привычек —употребления алкоголя/курения) на фоне гепатопротекторной терапии — назначения антиоксидантов и гепатопротекторов (,, силибинин ,,) позволяет добиться положительного результата. Как правило, в не осложненных случаях при нормальных показателях биохимических тестов и известной этиологии заболевания, регрессия жировой дистрофии печени наблюдается через 4-6 месяцев.
Лечебное питание при жировом гепатозе печени у пациентов с повышенной массой тела/, прежде всего, должно быть направлено на ее нормализацию. Для этого назначаетсяс индивидуальным подбором энергетической ценности пищевого рациона в зависимости от возраста, массы тела, уровня физической активности, пола. С этой целью используются специальные формулы расчета калорий, необходимых для поддержания основного обмена, которые умножаются на коэффициент физической нагрузки, что и является уровнем калорийности дневного рациона. Из этой расчетной величины для снижения массы тела вычитают 500-700 ккал.
Однако, при этом, минимальный показатель дневного рациона не должен быть менее 1500 ккал/для мужчин и 1200 ккал для женщин. Следует предостеречь пациентов от попыток быстрого снижения веса, поскольку быстрая потеря веса может привести к развитию «острого» стеатогепатита с формированием фиброза на фоне воспалительного процесса, обусловленного увеличением поступления в печень свободных жирных кислот на фоне относительно низкого периферического липолиза.
Ориентиром для безопасного/эффективного снижение массы тела являются показатели: 1500 г/неделю для взрослых и 500 г для детей. Пациентам с выраженным ожирением (превышение массы тела на более чем 20% от нормы) назначается лечебнаяпо Певзнеру. Достоверно подтверждена корреляция снижения веса тела на 5-10% с регрессом жирового гепатоза печени. Диета при жировом гепатозе предусматривает:
- Ограничение в рационе питания жиров до 30% от общей калорийности рациона.
- Соотношение полиненасыщенных/насыщенных жирных кислот в рационе должно быть более 1, что достигается исключением из рациона твердого животного жира, сливочного масла, жирного мяса и увеличение продуктов, содержащих полиненасыщенные ЖК (морепродукты, растительное нерафинированное масло, орехи, морская/речная рыба, диетическое мясо птицы, маслины);
- уменьшение потребления продуктов, содержащих большое количество холестерина (не больше 300 мг/сутки). С этой целью исключаются из рациона питания субпродукты (печень, почки), яичный желток, красная икра, жирные виды мяса, молочные продукты, копчёности.
- Исключение таких методов кулинарной обработки пищи, как как жарка, фритюр.
- Обогащение рациона питания витаминами и продуктами-пребиотиками (овощи/фрукты, артишок, топинамбур, лук-порей).
- Для больных сахарным диабетом и с нарушением толерантности к глюкозе в рационе питания исключаются простые углеводы и ограничиваются сложные, что способствует улучшению метаболизма.