Сахарный диабет 2 типа: основные причины и факторы риска
- Сахарный диабет 2 типа: основные причины и факторы риска
- Связанные вопросы и ответы
- Что такое сахарный диабет 2 типа
- Какие факторы риска могут привести к развитию сахарного диабета 2 типа
- Как изменить свою диету, чтобы снизить риск развития сахарного диабета 2 типа
- Какие виды физической активности могут помочь предотвратить развитие сахарного диабета 2 типа
- Могут ли генетические факторы повлиять на развитие сахарного диабета 2 типа
- Как изменить свой образ жизни, чтобы снизить риск развития сахарного диабета 2 типа
- Какие лекарства могут использоваться для лечения сахарного диабета 2 типа
Сахарный диабет 2 типа: основные причины и факторы риска
Диабет известен человечеству с древних времен. Упоминание о заболевании с характерными для диабета симптомами встречаются в древних китайских и индийских текстах, а древнегреческие врачи подробно описали это смертельное в те времена заболевание. Отметим, что тогда диабетом назвали состояние, характеризующееся выделением большого объёма неконцентрированной мочи (полиурия), а также неестественным неутолимым чувством жажды (полидипсия).
Со временем – уже в 17-м веке - было отмечено, что у некоторых больных диабетом моча содержит сахар (имеет сладкий вкус), а у некоторых - нет. Тогда и появился термин «сахарный диабет» - в отличие от «несахарного».
Вскоре было установлено, что сахарный диабет сопровождается и увеличением уровня сахара (глюкозы) в крови. Но какие именно нарушения в работе организма вызывают гипергликемию - удалось выяснить намного позже.
Лишь в 20-м веке было установлено, что сахарный и несахарный диабет - это совершенно разные по природе заболевания. Несахарный диабет - редкое заболевание, причиной является нарушение функции почек. А причина сахарного диабета (СД) – нарушение усвоения организмом глюкозы, и вызван он в основном нарушением в работе поджелудочной железы.
Доказательство, что гипергликемия возникает при повреждении поджелудочной железы, было получено в конце 19-го века, а в 1921 году был выделен вырабатываемый поджелудочной железой гормон инсулин и установлено, что именно он отвечает за усвоение глюкозы. В 2022 году исполнилось ровно 100 лет с момента первого применения инсулина в клинической практике. Использование инсулина как лекарственного препарата открыло новую эру в лечении сахарного диабета и позволило продлить жизнь многим ранее обреченным больным.
Связанные вопросы и ответы:
Вопрос 1: Что такое сахарный диабет 2 типа
Сахарный диабет 2 типа — это хроническое заболевание, при котором организм неспособен правильно использовать инсулин, что приводит к повышенному уровню глюкозы в крови. Это наиболее распространенный тип диабета, и он обычно развивается у взрослых, хотя в последнее время стал встречаться и у детей.
Вопрос 2: Какие факторы риска вызывают сахарный диабет 2 типа
Факторы риска, которые могут вызвать сахарный диабет 2 типа, включают в себя ожирение, нездоровую диету, недостаток физической активности, генетические предрасположенности, возраст, распространенность диабета среди членов семьи и раса.
Вопрос 3: Как влияет ожирение на развитие сахарного диабета 2 типа
Ожирение является одним из основных факторов риска развития сахарного диабета 2 типа. Это происходит потому, что избыточный вес может привести к инсулиновой резистентности, когда клетки тела становятся менее чувствительными к инсулину, что делает их неспособными правильно использовать глюкозу.
Вопрос 4: Как влияет нездоровая диета на развитие сахарного диабета 2 типа
Нездоровая диета, которая богата углеводами, жирами и содержит мало клетчатки, может увеличить риск развития сахарного диабета 2 типа. Это происходит потому, что избыточное потребление углеводов может привести к повышению уровня глюкозы в крови, что в свою очередь может вызвать инсулиновую резистентность.
Вопрос 5: Как влияет недостаток физической активности на развитие сахарного диабета 2 типа
Недостаток физической активности может увеличить риск развития сахарного диабета 2 типа, потому что физическая активность помогает контролировать вес, улучшает метаболизм глюкозы и улучшает чувствительность к инсулину. Люди, которые ведут малоактивный образ жизни, более склонны к ожирению и инсулиновой резистентности.
Вопрос 6: Как генетические факторы влияют на развитие сахарного диабета 2 типа
Генетические факторы могут увеличить риск развития сахарного диабета 2 типа, потому что определенные гены могут делать человека более восприимчивым к инсулиновой резистентности и другим факторам риска. Если у членов семьи был диабет, риск развития этого заболевания у их близких увеличивается.
Что такое сахарный диабет 2 типа
Эпидемия сахарного диабета (СД) длится уже достаточно долго.По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
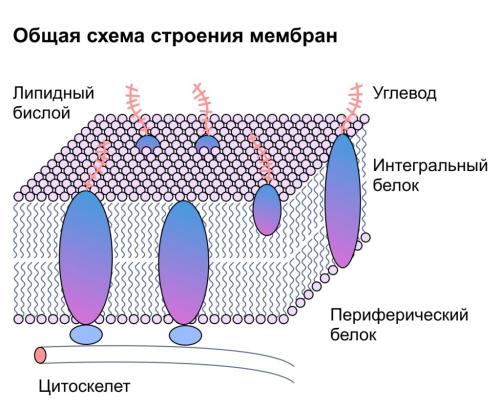
Сахарный диабет II типа (Type 2 diabetes) — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
 Нарушение липидного, белкового и углеводного обменов при диабете 2 типа
Нарушение липидного, белкового и углеводного обменов при диабете 2 типа
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Сахарный диабет 2 типа (Type 2 diabetes) - хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обмена, связанными с абсолютным или относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД 2 типа поджелудочная железа продуцирует достаточное количество инсулина - гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
Инсулинозависимый СД 2 типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение , несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет, бессонница , избыток сна (12 часов и более).
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе.Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
Какие факторы риска могут привести к развитию сахарного диабета 2 типа
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
СД 2 чаще развивается у лиц старше 40 лет с избыточной массой тела или ожирением (особенно абдоминальным его типом), но может развиваться и в более молодом возрасте, и у лиц с нормальной массой тела.
Особенностью заболевания является длительное бессимптомное течение. Выявление чаще всего происходит либо случайно, либо в ходе диспансерного обследования пациентов с заболеваниями, часто сочетающимися с СД 2: ожирение, ишемическая болезнь сердца (ИБС), артериальная гипертензия (АГ), подагра, поликистоз яичников. При отсутствии скрининга установление диагноза может отдаляться на 7-9 лет от начала заболевания.
Факторы риска развития СД 2 перечислены в табл. 2.
Таблица 2. Факторы риска развития сахарного диабета 2 типа
Абдоминальное ожирение служит основным фактором риска СД 2 и во многом причиной, наблюдаемой инсулинорезистентности. Однако клиническая манифестация СД 2 возникает тогда, когда к существующей инсулинорезистентности присоединяется дисфункция β-клеток. Аутоантитела к β-клетке при СД 2 отсутствуют. Инсулинорезистентность при СД 2 проявляется как в отношении эндогенного, так и экзогенного инсулина. Эндогенный инсулин, как правило, вырабатывается в нормальном или повышенном количестве. Обычно этого хватает для предотвращения диабетического кетоацидоза и пациенты с СД 2 не подвержены ему, за исключением случаев острых состояний, сопровождающихся повышенной потребностью в инсулине (острые воспалительные состояния, оперативные вмешательства, острый инфаркт миокарда (ИМ), инсульт и др.). Для пациентов с СД 2 характерен хороший ответ на пероральные сахароснижающие препараты (ПССП).
Как правило, у пациентов с СД 2 наряду с избыточной массой тела (или ожирением) имеются различные проявления так называемого метаболического синдрома: АГ, атерогенная дислипидемия, гиперурикемия, микроальбуминурия, нарушение свертываемости крови.
У 20–30% пациентов первым проявлением СД 2 могут быть ИМ, инсульт, потеря зрения и другие осложнения.
Неблагоприятный прогноз у пациентов с СД 2 определяется развитием макро- и микрососудистых осложнений.
Как изменить свою диету, чтобы снизить риск развития сахарного диабета 2 типа

Большинство людей имеют благие намерения и пытаются делать правильные вещи для профилактики сахарного диабета 2 типа. Но их усилиям не всегда хватает систематичности, последовательности.
Дело в том, что профилактика сахарного диабета 2 типа требует кардинального пересмотра отношения к собственному здоровью и образа жизни, включая питание. Ведь причина данной патологии — это не просто высокий уровень глюкозы крови. Он — следствие метаболических нарушений, сбоев работы важных систем организма, которые регулируют уровень сахара в крови.
Синергичная команда: мозг, щитовидная железа, надпочечники, печень, поджелудочная железа, кишечник — задействована в процессе регуляции углеводного обмена. Неблагоприятная наследственность, плохие привычки, пищевая непереносимость, хронические инфекции, системные патологии, гормональный дисбаланс, стрессы, пассивный образ жизни и недостаток питательных веществ — все эти факторы и некоторые другие работают против них.
Поэтому профилактика сахарного диабета не может ограничиваться исключительно регулярным мониторингом состояния человека и приемом препаратов, снижающих уровень глюкозы в крови. Необходима всесторонняя программа укрепления здоровья.
Всем, кто не хочет завтра пополнить огромную «армию» больных сахарным диабетом, следует сегодня изменить образ жизни:
- расстаться с курением, пристрастием к алкоголю и прочим токсичным веществам;
- начать активно заниматься фитнесом — подойдут любые виды спорта, пробежки трусцой, спортивная ходьба или, например, очень популярная сегодня среди людей всех возрастов скандинавская ходьба;
- изменить питание, отказавшись от вредных пищевых привычек, о которых необходимо поговорить подробнее.
Какие виды физической активности могут помочь предотвратить развитие сахарного диабета 2 типа

Сахарный диабет 2 типа принято относить к наследственным заболеваниям. Однако, если в случае с диабетом 1 типа по наследству передается сама болезнь, то здесь наследуется предрасположенность — факторы, провоцирующие заболевание:
- Склонность к полноте.
- Проблемы с жировым обменом.
- Нарушения метаболизма.
Поэтому при правильной профилактике и своевременном начале лечения при обнаружении признаков диабета болезнь 2 типа может не развиться даже у людей с генетической предрасположенностью. Однако следует учитывать, что если в семье есть диабетики, то риск развития заболевания составляет более 60-80%. При диабете 1 типа этот процент значительно ниже — 1-10%.
Людям, у которых хотя бы один из родителей страдает сахарным диабетом 2 типа, необходимо особо внимательно следить за здоровьем. В частности, вовремя обнаружить болезнь поможет постоянный контроль сахара в крови и профилактическое посещение эндокринолога.
Болезнь чаще всего развивается после 45 лет, однако все чаще заболевание фиксируется у более молодых людей. Поэтому ежегодная консультация у эндокринолога необходима с 35 лет в том случае, если нет симптомов. Если же перечисленные выше признаки диабета проявляются раньше, к врачу необходимо записаться без отсрочек — ВОЗ отмечает, что зафиксированы случаи заболевания даже среди детей. Отсутствие фактора наследственности не исключает диабет у человека, поскольку болезнь 2 типа в большинстве случае вызвана неправильным образом жизни.
Могут ли генетические факторы повлиять на развитие сахарного диабета 2 типа
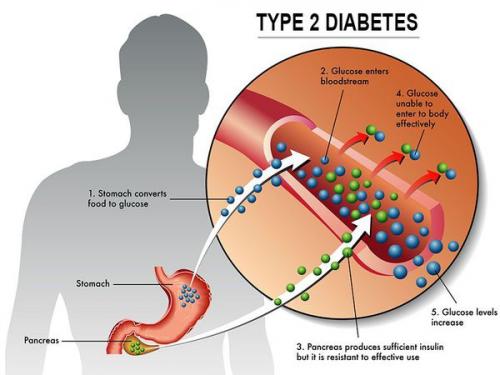
Увеличение глюкозы в крови и нарушение энергетического баланса в организме возможно по двум причинам. Все дело в том, что для нормального протекания углеводного обмена организму нужен гормон инсулин, вырабатываемый поджелудочной железой. Если его недостаточно, нарушается процесс всасывания глюкозы с формированием сахарного диабета 1 типа. Сахарный диабет 2 типа имеет несколько иные особенности развития. Он связан не с дефицитом инсулина, а с нарушением взаимосвязи этого гормона с клетками и тканями: клетки перестают слушаться собственный инсулин, а в результате недополучают универсальное клеточное топливо – глюкозу из крови. Как бы то ни было, и в том, и в другом случае уровень глюкозы в крове повышается, а клетки не получают основной источник энергии.
Какие клетки и ткани в первую очередь страдают от нехватки энергии? Головной мозг и нервная ткань, миокард. При повышении уровня глюкозы в крови растет и давление крови, активизируется усиленный катаболизм жиров и белков, появляются нервно-мышечные расстройства. Отсюда и проблемы, которые сахарный диабет может вызывать в организме: высокая частота инсультов и инфарктов, нейропатия, инфекционные и мочеполовые заболевания. Страдающие сахарным диабетом стремительно теряют зрение, воду и электролиты с мочой.
Существует несколько разновидностей этого эндокринного заболевания, и у каждой своя причина развития. В формировании сахарного диабета 1 типа большую роль играют наследственность и инфекционные, вирусные заболевания. Cахарный диабет 2 типа встречается намного чаще. Это диабет людей старшего возраста и чаще всего им страдают лица с избыточным весом, ведущие малоподвижный образ жизни. Именно этот тип заболевания приобрел в развитых странах характер «неинфекционной эпидемии», и в этом нет ничего удивительного. С развитием электронных технологий человек имеет возможность получать все блага цивилизации, не выходя из дома. Теперь нет необходимости «охотиться на мамонта», ведь телефон доставки пиццы всегда под рукой.
Физическая активность современного среднестатистического человека также падает, так как большую часть времени он проводит в офисе за компьютером, а на работу добирается на личном авто или общественном транспорте. Питание стало «быстрым», отвечающим требованиям стремительного темпа жизни. Фастфуд, полуфабрикаты, продукты в вакуумных упаковках, «готовые» салаты и даже первые блюда в герметичных упаковках стали привычной частью меню, существенно экономя время на приготовление пищи.
Ненатуральные молочные продукты: спред вместо масла, сметана из восстановленного молока с добавками различных растительных масел – источник неправильных жиров. Сладкие напитки, чай, кола, сиропы и компоты – человек даже не подозревает, что вместе с этими продуктами получает громадное количество сахара. Повышение доли добавок в привычных продуктах: спред вместо сливочного масла, сметана из восстановленного молока с добавками различных масел, обогатители вкуса, соевый белок и другие добавки в колбасах увеличивают поступление «неправильных» трансжиров и повышают «шансы» на развитие ожирения и сахарного диабета.
Как изменить свой образ жизни, чтобы снизить риск развития сахарного диабета 2 типа
При лечении сахарного диабета эндокринологи назначают лекарственные препараты из различных терапевтических групп. Все они предназначены для снижения уровня глюкозы в крови, но работают по-разному. Такие препараты, как метформин, повышают чувствительность тканей к воздействию эндогенного инсулина, сульфонилмочевины увеличивают секрецию инсулина поджелудочной железой, а флозины , например, позволяют безопасно вывести избыток сахара из организма с мочой.
Врач решает, какие препараты на каком этапе лечения вводить на основе анализов. Общая схема лечения СД 2 типа определена в рекомендациях для врачей. В Европе существуют общие европейские рекомендации.
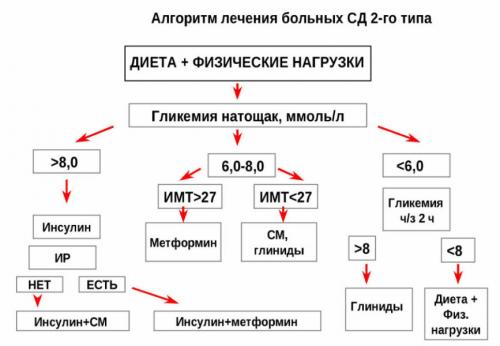
Схема лечения СД 2
Очень часто больному сахарным диабетом приходится принимать препараты 2-3 терапевтических групп, в этом случае отдельные препараты следует вводить в правильном порядке и правильно сочетать друг с другом . Когда пероральные препараты перестают быть эффективными для контроля гликемии у пациентов с диабетом 2 типа , в лечение вводят инсулин.
Противодиабетические препараты, рекомендованные в Европе:
- Ме тформин . Позволяет лучше использовать инсулин с точки зрения поджелудочной железы, повышая чувствительность тканей к этому гормону. Препараты: Авамина, Этформ, Форметик, Глюкофаж, Метфогамма, Метформакс, Метформин, Метифор, Сиофор, Симформин.
- Производные сульфонилмочевины . Работают стимулируя бета-клетки поджелудочной железы для увеличения секреции инсулина. Сейчас назначаются препараты третьего поколения: Амарил. Аварон, Диарил, Глибетик, Глидиамид, ГлимГексал, Глитопрел, Глимепирид, Глиморион, Пемидал, Симглик.
- Ингибиторы альфа-глюкозидазы . Замедляют всасывание углеводов из тонкого кишечника, подавляя переваривание сложных углеводов. Препараты: Адекса, Глюкобай.
- Агонисты рецептора GLP-1 . Повышают чувствительность к инсулину и секрецию собственного инсулина и препятствуют опорожнению желудка, что снижает количество всасываемых углеводов. Лекарства из этой группы: Budureon, Byetta, Luxumia, Ozempic, Saxenda, Trulicity, Victoza.
- Ингибиторы ДПП-4 . Увеличивают секрецию инсулина поджелудочной железой, уменьшают количество всасываемых углеводов и уменьшают количество глюкозы, секретируемой печенью. Препараты: Галвус, Янувия , Ристабен, Трахента, Випидия.
- Агонисты PPAR . Повышают чувствительность периферических тканей к инсулину. Препараты: Пиоглитазон.
- Ингибиторы SGLT-2 . Не повреждая почки, выводят избыток сахара из крови в мочу. Препараты: Forxiga, Invocana, Jardiance, Steglatro.
- Инсулин . Вводится при лечении диабета 2 типа, когда, несмотря на использование максимальных доз пероральных препаратов, уровень сахара в крови все еще слишком высок.
Какие лекарства могут использоваться для лечения сахарного диабета 2 типа
Сахарный диабет – это хроническое заболевание, которое возникает либо в случаях, когда поджелудочная железа не вырабатывает достаточное количество инсулина, либо, когда организм не может эффективно использовать вырабатываемый инсулин. Инсулин – это гормон, регулирующий уровень глюкозы в крови. Распространенным следствием неконтролируемого диабета является гипергликемия — или повышенный уровень содержания глюкозы (сахара) в крови, — со временем приводящая к серьезному повреждению многих систем организма, особенно нервной системы и кровеносных сосудов. При диабете 1-го типа (ранее — инсулинозависимый, юношеский или детский), для которого характерна недостаточная выработка инсулина, пациенту требуется ежедневное введение инсулина. В настоящее время причина этого типа диабета неизвестна, а меры профилактики не разработаны.
Диабет 2-го типа влияет на то, как организм использует сахар (глюкозу) для получения энергии. При диабете этого типа организм не может эффективно использовать инсулин, что в отсутствии терапии может вести к высокому уровню сахара в крови. Со временем диабет 2-го типа может причинить серьезный вред организму, особенно нервной системе и кровеносным сосудам. Развитие диабета 2-го типа часто можно предотвратить. К числу факторов, способствующих развитию диабета 2-го типа, относятся избыточный вес, недостаточная физическая нагрузка и генетические факторы. Для предотвращения наихудших последствий данного заболевания важна ранняя диагностика. Лучший способ выявить диабет на ранней стадии — регулярно проходить осмотры у врача и делать анализы крови.
При диабете 2 типа симптомы могут быть легкими, и может пройти много лет, прежде чем они станут заметными. В результате болезнь нередко диагностируется по прошествии нескольких лет после ее возникновения, уже после появления осложнений. В то время как симптомы сахарного диабета 1 типа, более выражены. Типичные симптомы диабета: сильная жажда; потребность в мочеиспускании чаще обычной; помутнение зрения; повышенная утомляемость; непреднамеренная потеря веса.
Со временем диабет может привести к поражению кровеносных сосудов сердца, глаз и почек, а также нервной системы. Люди, имеющие диабет, подвержены более высокому риску возникновения проблем со здоровьем, включая сердечные приступы, инсульт и почечную недостаточность. Данный недуг может привести к постоянной потере зрения из-за повреждения кровеносных сосудов глаз. У многих людей, имеющих диабет, развиваются проблемы с ногами из-за повреждения нервов и плохого кровотока. В результате могут появиться язвы на стопах и может потребоваться ампутация.
В связи с данными осложнениями, необходима своевременная диспансеризация. Наблюдение пациентов с сахарным диабетом, без осложнений включает: осмотр лечащим врачом – 1 раз в 6 месяцев; анализ дневника самоконтроля, оценку массы тела, измерение артериального давления – при каждом посещении врача; осмотр мест инъекций, оценку техники введения инсулина (если таковой применяется) – 1 раз в 6 месяцев; осмотр стоп – 1 раз в год; уточнение сердечно-сосудистого риска; скорости клубочковой фильтрации (оценка функции почек) лечащим врачом – 1 раз в год. Из лабораторных методов исследования: анализ крови на гликированный гемоглобин – 1 раз в 6 месяцев; общий анализ мочи, анализ мочи на альбумин– 1 раз в год; биохимический анализ крови: холестерин, липопротеины низкой плотности, триглицериды, креатинин, калий, общий белок, общий билирубин, АЛТ, АСТ, мочевая кислота – 1 раз в год. Кроме этого, необходим осмотр врача-офтальмолога, с оценкой глазного дна в условиях расширенного зрачка – 1 раз в год. Из инструментальных методов исследования-ежегодное проведение ЭКГ.