Питание при избыточном весе. Ожирение печени
- Питание при избыточном весе. Ожирение печени
- Кардиометаболический план питания. Влияние флекситарианства, ограниченного по времени питания на кардиометаболические характеристики при нормальном весе, молодые мужчины: факторное рандомизированное контролируемое исследование (исследование FlexiFast)
- Повышенное питание это. Определение болезни. Причины заболевания
- Диета при ожирении. Общие правила
- Диета при ожирение 2 степени. Принципы лечебного питания при ожирении
- Диета при ожирении у подростков. Ожирение у подростков: возможности терапии
- Питание при дефиците массы тела. Белково-энергетическая недостаточность –, что это, причины
- Избыточная масса тела рекомендации. Классификация
- Морбидное ожирение диета. Краткое описание
Питание при избыточном весе. Ожирение печени
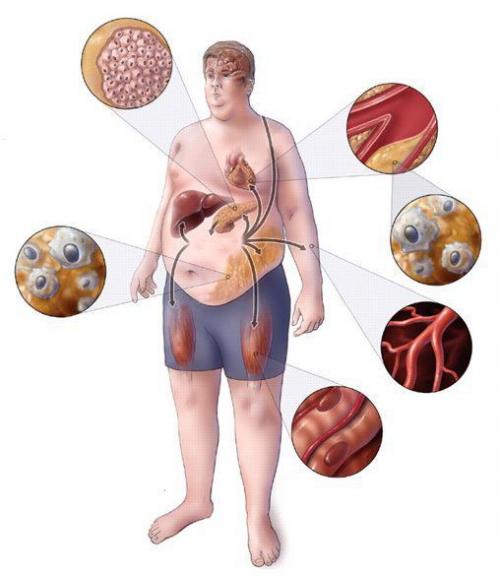
Неалкогольная жировая болезнь печени (НАЖБП) — одно из наиболее распространенных заболеваний в гастроэнтерологии, которая характеризуется обрастанием, в буквальном смысле этого слова, гепатоцитов клетками жира — печень превращается в гусиное фуа-гра.
Ожирение печени, как правило, связано с избыточным поступлением в организм углеводов: когда все энергетические потребности клеток удовлетворены, часть излишек будет благоразумно запасено в кладовых печени в виде гликогена — резерва энергии на “черный день”. Однако, учитывая ограниченность пространства, отведенное на хранение банок с вареньем, то, что не удалось трансформировать в гликоген, в процессе биохимических реакций превратиться в липиды.
Итак, не стоит бояться жиров в рационе: поправляются как раз-таки из-за неконтролируемого поступления сахаров, первоначально кажущихся полезными и безобидными. “Все есть яд и все — лекарство”, — правильно утверждал Парацельс.
Ожирение активирует в гепатоцитах сигнальный путь, неизменно связанный с хроническим воспалением и повышенным содержанием метаболитов липидов — таких, как диацилглицерол. Последний, препятствуя фосфорилированию рецептора инсулина, непосредственно вносит свою лепту в развитие инсулинорезистентности.
Кроме того, увеличение концентрации свободных жирных кислот способствует нарушению их окисления в наших электростанциях — митохондриях — и приводит к возрастанию продукции на расположенных в них дыхательных цепях свободных радикалов. Развивается окислительный стресс , который еще больше повреждает паренхиму органа и стимулирует прогрессирования фиброза — замещения клеток печени соединительной тканью.
У большинства пациентов НАЖБП не проявляется клиническими симптомами, либо же они недостаточно специфичны:
тупая боль в области правого подреберья;
утомляемость;
диспепсия;
гепатоспленомегалия — увеличение размеров печени и селезенки.
Лабораторные показатели также не всегда отображают картину: так, уровни АЛТ и АСТ (аланинаминотрансферазы и аспартатаминотрансферазы) могут быть незначительно повышенными или даже оставаться в пределах нормы — вот почему ориентироваться сугубо на их концентрацию нежелательно при постановке диагноза.
Гораздо эффективнее оценивать показатели мочевой кислоты (более, чем у 20%, страдающих от избыточного веса, наблюдается гиперурикемия), С-реактивный белок и концентрацию ферритина в сыворотке крови — оба из них, будучи характерными и высокочувствительными маркерами воспаления, повышены при ожирении печени. Кроме того, необходимо контролировать уровень инсулина, глюкозы и С-пептида , а также липидный профиль .
Кардиометаболический план питания. Влияние флекситарианства, ограниченного по времени питания на кардиометаболические характеристики при нормальном весе, молодые мужчины: факторное рандомизированное контролируемое исследование (исследование FlexiFast)
Цель этого факторного рандомизированного контролируемого исследования — выяснить, могут ли ограниченное по времени питание и флекситарианская диета (отдельно и в сочетании) улучшать кардиометаболические маркеры здоровья у мужчин с нормальным весом, у молодых мужчин с метаболическими нарушениями?
Участники будут разделены на четыре группы: контрольная, флекситарианская, еда с ограничением по времени и еда с ограничением по времени + флекситарианство. Исследователи будут искать мужчин с повышенным уровнем глюкозы или липидов в крови натощак или артериальным давлением, а также с нормальной массой тела и талией. Участникам флекситарианской группы будет предложено соблюдать диету, тщательно разработанную для них ИП и диетологом, в течение 8 недель. Участники контрольной группы получат общие рекомендации по здоровому питанию.
Мы стремимся выяснить, повлиял ли эксперимент на изменения маркеров метаболизма, воспаления и питания, артериального давления, массы и состава тела. Также будет исследовано влияние диет на сон мужчин, общее самочувствие и удовлетворенность лечением.
Предлагаемое исследование может протестировать потенциально эффективное вмешательство в области питания, которое осуществимо и устойчиво (в соответствии с недавними рекомендациями по планетарной диете). Подтверждение его эффективности может восполнить пробел в исследованиях, предоставив новые знания и подход к профилактике и лечению метаболических нарушений у молодых худощавых мужчин.
Повышенное питание это. Определение болезни. Причины заболевания
Метаболический синдром (синдром Reaven) представляет собой симптомокомплекс, сочетающий в себе абдоминальное ожирение, инсулинорезистентность, гипергликемию (повышенное содержание глюкозы в крови), дислипидемию и артериальную гипертензию. Все эти нарушения связаны в одну патогенетическую цепь. Кроме того, такой синдром часто сочетается с гиперурикемией (избытком мочевой кислоты в крови), нарушением гемостаза (свёртываемости крови), субклиническим воспалением, синдромом обструктивного апноэ-гипопноэ сна (остановкой дыхания во сне).
Метаболический синдром – хроническое, распространённое (до 35% в российской популяции), полиэтиологическое заболевание (возникающее по многим причинам), в котором главная роль принадлежит поведенческим факторам (гиподинамия, нерациональное питание, стресс). Имеет значение также наследственная предрасположенность к артериальной гипертензии, атеросклероззависимым заболеваниям и сахарному диабету второго типа.
Практикующим врачам важно выделять группу риска метаболического синдрома. К данной группе относятся пациенты с начальными признаками заболевания и его осложнениями: артериальная гипертензия, углеводные изменения, ожирение и повышенное питание, ишемическая болезнь сердца, атеросклеротические заболевания периферических и мозговых артерий, нарушение пуринового обмена, жировая болезнь печени; синдром поликистозных яичников; постменопаузальный период у женщин и эректильная дисфункция у мужчин; гиподинамия, злоупотребление алкоголем, табакокурение, наследственная отягощенность по сердечно-сосудистым и обменным заболеваниям.
Диета при ожирении. Общие правила
определяется как избыточное накопление жира, возникающее вследствие потребления калорий, уровень которых превышает расход энергии человеком. В его развитии большую роль играет высокое потребление углеводов и жиров. Основным критерием диагностики этого состояния является индекс массы тела, который при показателях от 25 до 40 кг/м2 расценивается как ожирение 1-2 степени, а если он более 40 кг/м2, то тогда имеет место ожирение крайней 4 степени. Это уже болезнь или так называемое морбидное ожирение .
Оно сопровождается нейрогуморальными и метаболическими нарушениями, а также изменениями функции органов. Проблема важна тем, что с ожирением связаны многие заболевания:,, гипертензия , дислипидемии ,, ночноеи поликистоз яичников . Даже небольшое превышение массы (всего на 10%) уже ведет к повышению смертности на 20%, увеличивая риск сердечно-сосудистой патологии и сахарного диабета. Таким образом, его можно рассматривать как социально значимое заболевание.
Лечение этого заболевания — трудная задача и прежде всего нужно выяснить причину. Формирование избыточного веса часто сопряжено с расстройствами пищевого поведения, которые имеют психологический характер. Например, у пациентов, страдающих нервной булимией. Булимия — это психосоматическое расстройство, проявляющееся в неконтролируемом потреблении пищи. Второе название этого расстройства — волчий голод. Приступы переедания провоцируются внешними воздействиями и болезнь может протекать в виде:
- приступообразного поглощения пищи в результате появившегося сильного аппетита;
- постоянного употребления больших объемов пищи;
- ночного питания, когда приступы появляются ночью.
Чаще всего больной старается избавиться от съеденной пищи рвотой или применением клизм и слабительных. Булимия с пристрастием к высокоуглеводной пище может наблюдаться при. У женщин в лютеиновую фазу изменяются вкусовые пристрастия (появляется тяга к сладкому) повышается аппетит и развивается преходящая булимия .
Больным, у которых сниженная насыщаемость сопровождается тревожно-депрессивными расстройствами и булимией назначаются антидепрессанты . Также эффективна терапия регуляторами аппетита (, Диетресса ).
Диета при ожирении назначается всегда не зависимо от причины, его вызвавшей. Основывается она на принципах сбалансированного питания — содержит достаточное количество белка,и микроэлементов. Одновременно в рационе ограничивается количество жиров (за счет животных), соли (до 3-5 г), легко усваиваемых углеводов и свободной жидкости (это зависит от степени ожирения), в среднем 1-1,2 л. Ограничиваются также любые продукты, возбуждающие аппетит.
В ней используются низкокалорийные продукты: нежирная рыба, морепродукты, диетическое мясо, нежирный творог, молоко, яйца, которые содержат незаменимыеи витамины . Не усваиваемая клетчатка и сложные углеводы представлена овощами, фруктами, крупами и злаками. Ненасыщенные жирные кислоты больной получает за счет употребления растительных масел.
Важно правильное распределение калорий в течение дня. Связано это с тем, что в первой половине дня преобладают процессы распада жира, а после 18 часов ускоряется липосинтез (особенно ночью). Учитывая это, завтрак должен быть самым калорийным, поэтому может включать сложные и простые углеводы и белок. Менее калорийным является обед. За ужином, который должен быть совсем легким, можно съесть нежирное мясо/рыбу с овощным гарниром. Или же творог с кефиром. После ужина можно пить только воду или кефир.
Состав продуктов, а также белков, жиров и углеводов разнится в зависимости от степени ожирения, однако основные принципы питания сходны:
- Включение овощей и фруктов — источников клетчатки и сложных углеводов. Нужно ежедневно их употреблять, распределяя на все приемы пищи, поскольку клетчатка замедляет усвоение углеводов и жиров и процесс перехода углеводов в жиры. Она также препятствуют росту глюкозы после еды и пиковому выбросу инсулина , который способствует отложению жира.
- Обязательное употребление сложных углеводов (хлеб из цельного зерна, мюсли, злаки, крупы).
- Введение белков за счет нежирного мяса, рыбы, яиц и молочных продуктов.
- Полезные жиры в рационе представлены растительными маслами.
- Исключение простых углеводов (сахар, мед, выпечка и прочее). Потребность в сладком восполнять нужно ягодами и фруктами.
- Отказ от алкоголя, усилителей вкуса, полуфабрикатов. Орешки, попкорн, семечки и чипсы, которые часто используются для перекусов, являются достаточно калорийными. Эти неучтенные калории сказываются на весе. В гостях во время застолий нужно выбрать менее калорийные блюда.
- Правильное приготовление пищи (тушение, отваривание, запекание). Исключаются любые жареные блюда.
- Последний прием пищи не позже, чем за 2 часа до отхода ко сну.
Диета при ожирение 2 степени. Принципы лечебного питания при ожирении
- Назначение рациона пониженной энергоценности за счет углеводов и отчасти жиров, но содержащий все необходимые пищевые вещества.
При определении энергоценности питания индивидуальную потребность в энергии (с учетом пола, возраста, интенсивности труда) уменьшают на 20—50% и более в зависимости от степени ожирения, состояния больного, эффективности и места лечения. - Нормальное или незначительное повышение белка в питании: 90—100 г.
Это предупреждает потери тканевого белка, повышает энерготраты за счет усвоения белковой пищи, создает чувство сытости. В питании должно быть 400—450 г таких белковых продуктов, как мясо, рыба, творог, морепродукты. Яичные белки (белковые омлеты) при своем усвоении повышают расход энергии больше, чем мясо или творог. - Резкое ограничение углеводов до 100—200 г в день.
За счет исключения сахара, кондитерских изделий, сладких напитков и др.
Уменьшение содержания углеводов ниже 100 г не должно быть систематическим.
Хлеб ограничивают до 100—150 г в день, а при необходимости уменьшения энергоценности питания — до 50 г или исключают. Рекомендуется белково-пшеничный или белково-отрубяной хлеб - Количество жира в рационе снижают до 80 г.
Жиры дольше задерживаются в желудке и уменьшают возбудимость пищевого центра, устраняя чувство голода.
Жиры, главным образом растительные, повышают активность ферментов, стимулирующих распад жира в организме. В питании должно быть 30—35 г растительных масел для приготовления пищи и добавления в салаты, винегреты и другие блюда. - Ограничение приема свободной жидкости до 1—1, 2 л в день.
Это усиливает распад жира как источника «внутренней» воды, а из организма выводятся ее избыток.
При плохой переносимости и в жаркое время года ограничение жидкости не обязательно. - Ограничение количества хлорида натрия до 5—8 г в день.
Пищу готовят почти без соли и подсаливают во время еды. Исключают соленые продукты. - Исключаются алкогольные напитки.
Они ослабляют самоконтроль за потреблением пищи и сами являются источниками энергии. - Исключаются возбуждающие аппетит продукты и блюда.
Это пряности и пряные овощи, крепкие бульоны и соусы из мяса, рыбы, грибов; копчености, соления. - Соблюдение режима 5—6 разового питания.
С достаточным объемом пищи для чувства насыщения с введением между основными приемами пищи сырых овощей и фруктов.
Диета при ожирении у подростков. Ожирение у подростков: возможности терапии
И.М. Османов1, 2, д-р мед. наук, профессор, С.Н. Борзакова2, 3, канд. мед. наук, доцент, А.В. Винокуров3, канд. мед. наук
1ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения г. Москвы»
2ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, г. Москва
3ГБУ «Научно-исследовательский институт организации здравоохранения и медицинского менеджмента Департамента здравоохранения г. Москвы»
«Практика педиатра» № 3, 2021, стр. 58-64
Ключевые слова: ожирение, избыточная масса тела, подростки, дети, лираглутид, Саксенда, орлистат
Keywords: obesity, overweight, adolescents, children, liraglutide, Saxenda, orlistat
Резюме. С целью ознакомления врачей-педиатров с современными возможностями терапии ожирения у подростков выполнен обзор клинических рекомендаций и последних публикаций по данной теме. По результатам анализа литературы можно сделать вывод, что план ведения подростков с ожирением зависит от его этиологии. Для лечения экзогенно-конституционального ожирения в настоящее время рекомендуются поведенческая терапия с целью изменения образа жизни, коррекция диеты и подбор физической активности. Пациентам с коморбидными заболеваниями, плохо отвечающим на мероприятия по изменению образа жизни, может быть предложена лекарственная терапия (Орлистат, Лираглутид). У подростков с морбидным ожирением в качестве третичного метода лечения рассматривается бариатрическое хирургическое вмешательство. Терапия ожирения у подростков должна быть индивидуальной, комплексной (с учетом коморбидных состояний) и длительной. Снижение веса даже на 5-10% вносит вклад в профилактику многих сопутствующих заболеваний, связанных с ожирением, а также снижает тяжесть их течения, но долгосрочные преимущества зависят от стабильности веса после первоначального похудения.
Summary. In order to update pediatricians with the modern therapeutic options in adolescents with obesity, a review of clinical guidelines and recent publications on this topic was carried out. Based on the results of the literature analysis, it can be concluded that the pathway of adolescent with obesity depends on its etiology. Behavioral therapy for lifestyle modification, dietary correction, and physical activity targeting are currently recommended to treat exogenously obese patients. Drug therapy (Orlistat, Liraglutide) may be suggested for comorbid patients who do not respond well to lifestyle interventions. In adolescents with morbid obesity, bariatric surgery is considered as a tertiary therapy. Therapy for obese adolescents should be individualized, comprehensive, comorbidity-adjusted, and long-term. Weight loss of even 5-10% allows prevention and relief of several obesity-related comorbidities, but long-term benefits depend on the sustainability of initial weight loss.
Питание при дефиците массы тела. Белково-энергетическая недостаточность –, что это, причины
Белково-энергетическая недостаточность (БЭН, нутритивная недостаточность) – это заболевание, возникающее на фоне дефицита питания и дисбаланса поступающих питательных веществ. Оно приводит к замедлению набора веса, полной его остановке или прогрессирующему снижению. Последствия БЭН могут стать фатальными: происходит потеря жировой и мышечной массы, ухудшается работа внутренних органов. Заболевание имеет широкую классификацию, разные причины возникновения и несколько подходов к лечению. Ему подвержены как взрослые, так и дети.
Клиническая классификация
По времени возникновения:
- пренатальные;
- постнатальные.
По этиологии:
- алиментарные;
- инфекционные;
- связанные с дефектами режима, диеты;
- связанные с пренатальными повреждающими факторами;
- обусловленные наследственной патологией и врожденными аномалиями развития.
По степени тяжести:
- БЭН I степени – дефицит массы тела 11–20 %;
- БЭН II степени – дефицит массы тела 21–30 %;
- БЭН III степени – дефицит массы тела › 30 %.
По периодам:
- начальный;
- прогрессирования;
- стабилизации;
- реконвалесценции.
По форме:
- острая – проявляется преимущественно потерей массы тела и ее дефицитом по отношению к нормальной массе тела по росту;
- хроническая – проявляется не только дефицитом массы тела, но и существенной задержкой роста.
Некоторые особые варианты разновидности БЭН:
- квашиоркор (форма острой белковой недостаточности), алиментарный маразм, маразматический квашиоркор;
- недостаточность питания у детей старшего возраста;
- недостаток микроэлементов (медь, цинк, селен).
Причины возникновения
Прежде чем назначать лечение, необходимо понять причины возникновения белково-энергетической недостаточности. Среди основных можно выделить следующие:
- недостаточное потребление пищи. Оно может быть спровоцировано разными факторами: физическими – дисфагия (нарушение глотания), хроническая сердечная и дыхательная недостаточность, недокармливание (у детей), недоедание (у взрослых), внутричерепные кровоизлияния; психологическими – анорексия и другие расстройства пищевого поведения, нарушения сознания, психические заболевания;
- нарушение пищеварения и всасывания нутриентов. Вызывается, как правило, нарушениями в работе органов ЖКТ: белки, жиры, углеводы и микро-, макронутриенты не усваиваются или усваиваются, но в не полном объеме;
- потеря нутриентов из организма. Характеризуется потерей белков, жиров, углеводов и микро-, макронутриентов через желудочно-кишечный тракт и почки;
- нарушения обмена веществ (метаболизма). Могут быть вызваны катаболическими состояниями или органными дисфункциями: почечная и печеночная недостаточность, онкологические процессы, лейкоз, сепсис, тяжелые травмы и т. д.
Симптомы
Симптомы белково-энергетической недостаточности разнообразны, они усугубляются и в зависимости от стадии заболевания. Для простоты понимания их стоит рассматривать в соответствии с каждой степенью тяжести:
- БЭН I степени. Среди основных симптомов выделяют следующие: легкая бледность кожи, умеренное двигательное беспокойство, истончение подкожно-жировой клетчатки, возможны проявления симптомов рахита и дефицитной анемии;
- БЭН II степени. Нарушения сна и аппетита, периодическая рвота, колебания температуры тела в течение дня, визуально заметное истощение в районе туловища и конечностей, кожа бледная или серая, кожа сухая и шелушится, снижается тонус мышц, волосы ломкие и тусклые, снижается толерантность к пище, стул неустойчивый (запор сменяется диареей и наоборот). У детей проявляется отставание в психомоторном развитии: ребенок не сидит, не встает на ноги, отказывается ходить и плохо держит голову;
- БЭН III степени. Общая вялость, отсутствие интереса к окружающему и активных движений, нарушения терморегуляции (человек быстро охлаждается), впалые щеки, биение сердца слабое, глухое, дыхание поверхностное, в некоторых случаях проявляется апноэ, нарушены стул, толерантность к пище и все виды обмена, живот увеличен (вследствие метеоризма). Зачастую проявляются рахит, анемия, дисбиоз.
Избыточная масса тела рекомендации. Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Согласно этиологическому принципу ожирение классифицируется на :
I. первичное (экзогенно-конституциональное, алиментарное) ожирение
II. вторичное (симптоматическое) ожирение, в структуре которого выделяют:
- ожирение с установленным генетическим дефектом (в том числе в составе известных генетических синдромов с полиорганным поражением)
- церебральное ожирение (адипозогенное ожирение, синдром Пехкранца-Бабинского-Фрелиха) вследствие опухолей головного мозга, диссеминации системных поражений и инфекционных заболеваний, психических заболеваний
- ожирение вследствие эндокринопатий: заболеваний гипоталамо-гипофизарной системы, надпочечников, гипотиреоидное, гипоовариальное
- ятрогенное ожирение на фоне приема лекарственных препаратов, способствующих увеличению массы тела
Таблица 1. Классификация ожирения по ИМТ, ВОЗ, 1997 г. .
Таблица 2 Классификация ожирения по стадиям .
Комментарии: наличие или отсутствие сопутствующих заболеваний, течение которых напрямую ассоциировано с ожирением (например, СД 2 типа, НАЖБП, СОАС и т.д.), и их тяжесть определяют стадию ожирения и, соответственно, выбор терапии. Целью лечения избыточной массы тела и ожирения 1 стадии является предотвращение дальнейшей прибавки массы тела и развития осложнений. Поэтому при избыточной массе тела акцент ставится на модификацию образа жизни (здоровое питание с ограничением калорийности суточного рациона и расширение физической активности). При ожирении 0 стадии к вышеперечисленным стратегиям возможно добавление интенсивной поведенческой терапии. При ожирении 1 стадии с целью снижения массы тела и улучшения течения сопряженных с ним заболеваний помимо вышеперечисленных рекомендаций возможно использование фармакотерапии (при ИМТ 27 кг/м2). При ожирении 2 стадии с целью более интенсивной потери массы тела и лечения имеющихся осложнений в том числе предлагается рассмотреть возможность проведения бариатрических операций.
Морбидное ожирение диета. Краткое описание
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ МОРБИДНОГО ОЖИРЕНИЯ У ВЗРОСЛЫХ. 3-ий пересмотр (Лечение морбидного ожирения у взрослых)
Рекомендации утверждены на VIII (XXV) Всероссийском диабетологическом конгрессе с международным участием «Сахарный диабет – пандемия XXI века», прошедшем 28.02.2018–03.03.2018.
Представлен 3-ий пересмотр клинических рекомендаций по лечению морбидного ожирения у взрослых.
Морбидным называется ожирение с индексом массы тела (ИМТ) ≥40 кг/м2 или с ИМТ ≥35 кг/м2 при наличии серьезных осложнений, связанных с ожирением. В рекомендациях представлены данные о распространенности ожирения, его этиологии и патогенезе, а также об ассоциированных осложнениях. Подробно описаны необходимые методы лабораторной и инструментальной диагностики ожирения. В данном пересмотре рекомендаций впервые определена стадийность назначения консервативных и хирургических методов лечения ожирения. Впервые выделена группа пациентов с ожирением и сахарным диабетом 2 типа, у которых метаболическая хирургия позволяет достичь длительного улучшения контроля гликемии или ремиссии сахарного диабета.
Определение
Ожирение – хроническое заболевание, гетерогенное по этиологии и клиническим проявлениям, прогрессирующее при естественном течении, характеризующееся избыточным отложением жировой массы в организме.
Морбидное ожирение – избыточное отложение жировой массы с ИМТ ≥40 кг/м2 или с ИМТ ≥35 кг/м2 при наличии серьезных осложнений, связанных с ожирением .
Ожирение может быть самостоятельным заболеванием либо синдромом, развивающимся при других заболеваниях. Ожирение и ассоциированные с ним метаболические нарушения являются актуальной проблемой современной медицины, поскольку приводят к развитию целого ряда тяжелых заболеваний .
Утверждены на VIII (XXV) Всероссийском диабетологическом конгрессе с международным участием «Сахарный диабет – пандемия XXI века», прошедшем 28.02.2018–03.03.2018.
Определение
Ожирение – хроническое заболевание, гетерогенное по этиологии и клиническим проявлениям, прогрессирующее при естественном течении, характеризующееся избыточным отложением жировой массы в организме.
Морбидное ожирение – избыточное отложение жировой массы с ИМТ ≥40 кг/м2 или с ИМТ ≥35 кг/м2 при наличии серьезных осложнений, связанных с ожирением.
Ожирение может быть самостоятельным заболеванием либо синдромом, развивающимся при других заболеваниях. Ожирение и ассоциированные с ним метаболические нарушения являются актуальной проблемой современной медицины, поскольку приводят к развитию целого ряда тяжелых заболеваний.