Что едят при панкреатите. Список продуктов и блюда при диетическом столе №5 П
- Что едят при панкреатите. Список продуктов и блюда при диетическом столе №5 П
- Сколько длится диета при панкреатите. Диета при обострении панкреатита
- Что нельзя есть при панкреатите. Что такое панкреатит
- Какие фрукты можно есть при панкреатите. Запрещенные продукты при панкреатите
- Блюда при панкреатите. Особенности диеты при панкреатите поджелудочной железы
- Диета при обострении панкреатите. Какая диета необходима при панкреатите
- Лекарства при панкреатите холецистите. Лечение хронического холецистита
- Диета при панкреатите таблица. Классификация диеты и примерное меню
- Семидневное меню при панкреатите. Питание в острой стадии панкреатита
Что едят при панкреатите. Список продуктов и блюда при диетическом столе №5 П
При правильной тепловой обработке в рационе больных панкреатитом именно овощи становятся основным продуктом. Овощи готовят на пару, тушат, запекают и отваривают, на некрепком овощном бульоне можно варить супы, а сами супы-пюре из разрешённых овощей прекрасно вписываются в диетический стол №5 П. К списку самых полезных при этом заболевании овощей относят: тыкву, капусту цветную, картофель, морковь, кабачки, свёклу. Свёкла содержит много йода, что весьма полезно для восстановления поджелудочной, поэтому этот овощ больным рекомендуется есть в вареном виде не реже трёх раз в неделю.

Для больных панкреатитом список разрешённых фруктов и ягод невелик. В него входят: сладкие яблоки, гранаты, клубника, спелая вишня. Дело в том, что эти продукты содержат клетчатку, замедляющую пищеварение, кислоты, а также вызывают брожение в ЖКТ. Лучше всего заменить сырые фрукты и ягоды на несладкие и некислые кисели, муссы, компоты, желе. Яблоки можно, к примеру, запечь без сахара или съесть небольшую порцию детского фруктового пюре.

Мы уже упоминали, что для больных панкреатитом очень важна пища, богатая белками. Именно морепродукты занимают едва ли не первое место по высокому содержанию белка при низкой калорийности. Кроме того, в дарах моря содержится йод, железо и редкие жирорастворимые витамины, необходимые для организма каждого человека. Однако больным панкреатитом морепродукты доступны только в стадии ремиссии, а никак не при обострении. Запрещено кушать дары моря сырыми – то есть суши, роллы и подобное под запретом. Термическая обработка (варка, тушение, запекание) – обязательна. Таким образом, в рацион страдающих от панкреатита могут входить: креветки, кальмары, омары, крабы, мидии, гребешки и подобное.

Мясо, рыба, птица
Готовить для стола №5 П следует из телятины или кролика, если речь идёт о птице — индейки или курицы. Рыбу также стоит выбирать из лёгких сортов, морскую или речную. Продукты животноводства нужно отваривать, тушить или запекать. Так, можно отправить цельный кусок, завёрнутый в фольгу, в духовой шкаф, либо же приготовить кнели, суфле, котлетки или тефтели, бефстроганов и подобное. Перед процессом приготовления мясо нужно освободить от жира, костей и сухожилий, снять кожу.
Сколько длится диета при панкреатите. Диета при обострении панкреатита
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках (, и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Даже у вполне здорового человека может развиться панкреатит – к примеру, после инфекционной болезни, отравления или из-за нарушений работы печени. Заболевание может протекать с периодическими обострениями и стадиями ремиссии. Сегодня мы поговорим о том, какой должна быть диета при обострении панкреатита.
Панкреатит – это очень распространенное заболевание, которое часто является следствием неправильного питания, переедания, чрезмерного употребления спиртных напитков.

, , , , , ,
Автор статьи
Член команды сайта “Похудеть просто.” Автор и редактор статей. Образование высшее. Профессиональная переподготовка – “Международная академия экпертизы и оценки” г. Саратов.
При развитии панкреатита диета назначается минимум на 1 год. За этот промежуток времени пациент предоставляет возможность своей пищеварительной системе восстановиться и настроиться на нормальную работу.
Что же касается непосредственно острого периода заболевания, то в начальные двое-трое суток обострения употребление пищи полностью запрещается. В остром периоде чрезвычайно важно создать максимальный покой для системы пищеварения, и, в частности, для поджелудочной железы. Это время следует использовать для стабилизации расстройства обменных процессов, для нормализации выработки ферментов для пищеварения.
Повторимся, что принимать пищу в первые дни нельзя. Если пациенту хочется пить, можно утолить жажду небольшим количеством щелочной негазированной воды: Боржоми, Поляна квасова, Лужанская и пр. Щелочная вода способна подавлять секрецию желудочного сока, что позволит поджелудочной железе отдохнуть.
В последующие дни, в зависимости от состояния больного, пить разрешается все больше, постепенно переходя к жидкой и полужидкой щадящей пище.
, , , , , ,
Диета при обострении хронического панкреатита
При обострении хронического панкреатита назначают, как правило, углеводно-белковую диету. Жиры в рационе следует ограничить: они представляют большую нагрузку для поджелудочной железы и желчного пузыря. Разрешается лишь небольшое количество растительного масла.
Благодаря белковой пище происходит восстановление поврежденных тканей поджелудочной железы. Углеводы не запрещены, однако, если есть подозрения на развитие сахарного диабета, то легкоусвояемые углеводы не рекомендуют (простые сахара, джем, сладости).
Большое значение в восстановлении пищеварительной системы и укреплении иммунитета имеют витамины: витамин A, C, биофлавоноиды и группа B.
Суточное употребление соли следует резко ограничить (для снятия отечности воспаленной железы), по крайней мере, на 2-3 недели.
Необходимо наладить поступление в организм кальция, который способен укрепить сосудистые стенки и снизить их проницаемость.
При обострении хронического панкреатита следует перейти на жидкую и протертую пищу, которая подается в теплом виде, без соли, специй и приправ. На первых порах разрешены протертые супы, некислый кефир, жидкие крупяные каши на воде (овсянка, рис, манка), овощные пюре, взбитый нежирный творог, слабый чай без сахара.
Со временем меню расширяется: добавляются яичные белки, желе, нежирные мясные и рыбные блюда на пару, белый подсушенный хлеб.
Питаться необходимо дробным способом, чтобы не допускать переедания. Оптимально принимать пищу до 6 раз в день.
Запрещены обжаренные продукты, копченые, соленые, маринованные, консервированные блюда, а также жирное мясо и сало, жирная сметана, алкоголь, сдоба.
, , , ,
Диета после обострения панкреатита
После исчезновения признаков острого панкреатита и восстановления функции поджелудочной железы диету прекращать ни в коем случае нельзя.
Диета после обострения панкреатита назначается, в первую очередь, для того, чтобы избежать повторного развития заболевания.
Пищу готовят в пароварке, отваривают или запекают в духовом шкафу с малым количеством жира.
Что нельзя есть при панкреатите. Что такое панкреатит
Панкреатит — это заболевание, которое развивается из-за воспаления поджелудочной железы. По различным причинам пищеварительные ферменты не выбрасываются в двенадцатиперстную кишку и активизируются в железе. В итоге происходит повреждение внутренних тканей органа, или, проще говоря, самопереваривание.
Различают два типа панкреатита — острый и хронический. В первом случае воспаление возникает внезапно или в течение нескольких дней. Для острого панкреатита характерны:
- чувство тошноты или рвота;
- высокая температура (выше 38 градусов);
- сильная боль в животе;
- диарея.
К наиболее частыми причинами острого панкреатита в медицине относят желчнокаменную болезнь и злоупотребление алкоголем.
Поджелудочная железа отвечает за производство пищеварительных ферментов и гормонов, в том числе, инсулина
Хронический панкреатит развивается в течение многих лет из-за регулярного воспаления. В этом случае повреждения органа, как правило, уже необратимы. На хроническое воспаление поджелудочной указывают такие симптомы:
- боль в животе (от легкой до сильной);
- снижение веса;
- тошнота и рвота;
- диарея;
- пожелтение кожи и глаз;
- периодические обострения воспаления;
- снижение выработки инсулина и ферментов.
К хроническому панкреатиту чаще всего приводят не только длительное злоупотребление алкоголем или курение, но и аутоиммунные и генетические факторы (например, муковисцидоз).
При легких формах заболевания лечение может ограничиться специальной диетой и ферментной поддержкой. В тяжелых случаях медики прибегают к стероидной терапии или оперативному вмешательству, вплоть до полного удаления поджелудочной.
Какие фрукты можно есть при панкреатите. Запрещенные продукты при панкреатите
При этом заболевании не разрешается:
- крепкий кофе, горячий шоколад, а также пакетированные соки и лимонады;
- спиртные напитки (даже слабоалкогольные);
- крепкие бульоны, в том числе и грибные, а также супы на зажарке, щи, рассольник, уха. Также нельзя есть окрошку, приготовленную на квасе или сыворотке;
- пшенную и гороховые каши, так как они способствуют образованию газов;
- жирные виды мяса и рыбы, копчености, полуфабрикаты, консервы, а также субпродукты;
- сдобная и сладкая выпечка, жареные пирожки и фаст-фуд;
- кисломолочные продукты с высоким содержанием жира, а также некоторые твердые и рассольные сыры;
- любые консервированные или маринованные овощи;
- томаты, баклажаны, редис;
- нерафинированные растительные масла, смалец, маргарин;
- яичницы и омлеты;
- мороженое, торты с кремом, орехи;
- кислые фрукты и ягоды.
Самая жесткая диета соблюдается в период обострения заболевания. По мере того, как симптомы будут спадать, список разрешенных продуктов несколько расширится. Однако необходимо продолжать соблюдать некоторые ограничения:
- вся еда должна быть отварной или приготовленной на пару;
- при остром приступе придется отказаться от соли (далее суточная норма составляет всего 3-5 г);
- ограничивается употребление сахара;
- под запретом также оказываются острые и пряные специи.
При организации правильного питания очень важно рассчитывать количество калорий, а также соблюдать баланс между употребляемыми жирами, белками и углеводами. Таблицы калорийности тех или иных продуктов можно найти в интернете. Для удобства многие скачивают специальное мобильное приложение, при помощи которого легко рассчитывается суточная норма калорий, исходя из индивидуальной массы тела.
Блюда при панкреатите. Особенности диеты при панкреатите поджелудочной железы
Поджелудочная железа является главным помощником правильного пищеварения. Без нее невозможен процесс усвоения еды и полезных веществ. Орган вырабатывает особые ферменты, благодаря которым происходит расщепление продуктов на более простые вещества и их успешное всасывание. С такой задачей справляется только здоровая железа. При воспалительных поражениях прием жирной, острой и тяжелой пищи значительно увеличивает нагрузку на орган и переваривание пищи нарушается.
При возникновении панкреатита различной клинической формы важно не только есть разрешенные продукты, а также придерживаться определенных рекомендаций в диете:
Питаться следует маленькими порциями и часто до 5-6 раз. За один прием желательно съедать не более 300 г.
В процессе варки продуктов, их стоит подвергать химическому щажению. Поэтому из рациона больного полностью убирают все, что может вызвать раздражение органа. Пищу рекомендуется варить, выпекать или готовить на пару.
Важно соблюдать механическое щажение желудочно-кишечного тракта. С этой целью всю еду употребляют исключительно в измельченном виде или протирают через терку.
Необходимо контролировать потребление жиров. Их максимально разрешенное количество 50 г. Данный объем равномерно распределяется на все приемы пищи в течение дня. Различные жиры допустимы только в процессе варки, в чистом виде жирные продукты противопоказаны.
Суточная норма белка животного происхождения не выше 60% или приблизительно 200 г в день.
Важно убрать из рациона пищу, которая провоцирует развитие метеоризма.
Диета предполагает ограничение соли и соленых блюд. В сутки допустимо не более 3 г.
Не стоит налегать на сладости и сахар в чистом виде. Его количество в день не должно превышать 40 г. Общее количество углеводистой еды в рационе 350 г. Можно использовать сахарозаменители.
Диета при обострении панкреатите. Какая диета необходима при панкреатите
Основная цель диеты при воспалении поджелудочной железы — разгрузка пищеварительного тракта и снижение выработки пищеварительных ферментов, которые при воспалении не выходят через протоки в 12-перстную кишку, а остаются внутри железы и «переваривают» ее ткани. Питание при панкреатите должно быть сбалансированным, чтобы покрывать потребности организма в основных питательных веществах, витаминах и минералах. Базовая методика питания для больных с панкреатитом была разработана терапевтом, основоположником диетологии и клинической гастроэнтерологии Мануилом Исааковичем Повзнером, и ей было присвоен номер 5п.
Рис. 1

Суть диеты состоит в использовании продуктов, которые не провоцируют обильное выделение пищеварительных ферментов железой. Стандартное меню при панкреатите содержит теплые блюда жидкой, полужидкой или кашицеобразной консистенции, приготовленные отвариванием, тушением, в пароварке или методом запекания. Такие ограничение объясняются тем, что жареные блюда долго перевариваются, а на фоне уменьшения панкреатических ферментов могут забродить, вызывая вздутие, боли и рези в животе. Сырые овощи и фрукты тоже ограничивают из-за их способности провоцировать газообразование.
Наиболее жесткие требования к питанию предъявляются при обострении хронического панкреатита или при воспалении в острой форме. В течение 2-3 дней больным противопоказана любая пища. Разрешено лишь питье без ограничений и капельное введение питательных растворов. Питаться необходимо начинать постепенно, с небольших порций объемом до 150 мл по 5-6 раз в день. Предпочтение стоит отдавать жидким блюдам, которые легко усваиваются и не нагружают ЖКТ: бульонам из овощей, полужидкими пюре, кашами, слизистыми супами. В течение недели меню расширяют, увеличивая калорийность и размер порций.
Рис. 2

В суточном рационе должны содержаться:
- Сложные углеводы — до 350 г;
- Белки — до 125 г;
- Жиры — до 70 г;
- Витамин С — 150 мг;
- Витамины группы В (В1 и В3) — до 2 мг (витамина В1 требуется до 10 мг);
- Витамин А — 10 мг;
- Кальций — 0,8 г;
- Магний — 0,5 г;
- Железо — 0,03 г;
- Фосфор — 1,3 г;
- Натрий — 3 г.
Объем жидкости, которую больной должен употреблять в течение дня, составляет не менее полутора литров, а общая суточная калорийность блюд не более 1800-2500 кКал.
Лекарства при панкреатите холецистите. Лечение хронического холецистита
Лечение хронического холецистита может быть как консервативным, так и хирургическим.
В связи с тем, что 85-95% больных хроническим холециститом имеют калькулёзную (каменную форму) заболевания, с чем и связано развитие грозных осложнений, удаление желчного пузыря является единственно возможным и самым эффективным способом профилактики последних.
Операция при холецистите
Оперативное лечение хронического холецистита (холецистэктомия) является плановой операцией, а в случае тяжёлого обострения — экстренной или даже операцией "по жизненным показаниям". В зависимости от тяжести течения заболевания, её длительности, количества рецидивов, их интенсивности и состояния пациента удаление желчного пузыря может осуществляться несколькими методиками:
- классическая холецистэтомия (через разрез передней брюшной стенки длиной около 15 см в правом подреберье);
- мини-холецистэктомия (разрез в правом подреберье длиной 4-6 см);
- лапароскопическая холецистэктомия (с использованием лапароскопического инструментария, т.е. через "проколы" — четыре разреза размером по 5-10 мм);
- мини-лапароскопическая холецистэктомия (три прокола размером по 3-5 мм) — используется в редких случаях при крайней необходимости достижения максимального косметического эффекта.
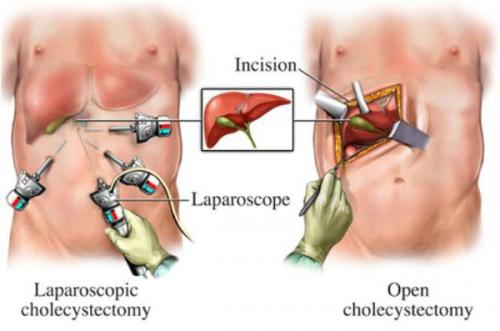
Реабилитация после холецистэктомии
После удаления желчного пузыря пациенту необходимо регулярно посещать врача в течение следующих трёх месяцев, на 3–6–12 месяц нужно сдавать анализы крови и проходить УЗИ органов брюшной полости. Также следует принимать желчегонные препараты, питаться небольшими порциями 3–5 раз в сутки и исключить жирную пищу. Если не перестроить питание, агрессивная желчь, которая течёт в кишечник, повышает риски рака прямой кишки .
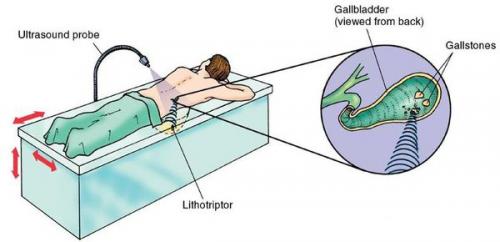
Ультразвуковая литотрипсия
При противопоказаниях к операции или при нежелании пациента оперироваться можно воспользоваться нехирургическим методом дробления камней — ультразвуковой литотрипсией. Однако измельчение и выведение камней не является излечением, и в 95-100% случаев конкременты формируются повторно через некоторое время.
Медикаментозная терапия
В период обострения применяются обезболивающие (нестрероидные противовоспалительные средства — НПВС) и спазмолитические препараты для снятия спазма мускулатуры желчного пузыря и его протоков.
Профилактику инфицирования и санацию очага проводят антибиотикотерапией (цефалоспорины). Дезинтоксикацию осуществляется при помощи растворов глюкозы и хлорида натрия. Также необходимо лечение диспепсического синдрома: обычно для этого используются ферментные препараты.
Диета
Когда заболевание находится в стадии ремиссии, необходимо строгое соблюдать диету: отказаться от острой, жирной и жаренной пищи.
Физиотерапия и народные методы лечения
Пациенты, страдающие хроническим бескаменным холециститом, лечатся у гастроэнтеролога. Возможно проведение физиотерапии (электрофорез, грязелечение, рефлексотерапия, пребывание на бальнеологических курортах) и фитотерапии (приём отваров тысячелистника, пижмы, крушины).
Лечебная гимнастика при холецистите
Убедительных доказательств о пользе специальной гимнастики при лечении или для профилактики холецистита не существует. Более того, использование лечебной гимнастики может быть опасным. Чаще заболевание встречается в виде хронического калькулёзного холецистита, физическая нагрузка в таком случае может привести к осложнениям, таким как механическая желтуха. Пациенту вполне достаточно снизить вес и заниматься обычной лечебной физкультурой.
Диета при панкреатите таблица. Классификация диеты и примерное меню
Лечебное питание при панкреатите обозначают «диетой номер 5», или «5п». На этом же рационе может находиться пациент при холецистите, болезнях желчного пузыря и печени. При острой форме классифицируют как «5а», хронической –«5б». Длится щадящее кормление в течение 1,5-2,0 лет или пожизненно (врожденные патологии).
Что конкретно можно включить в суточный рацион? В течение недели однокомпонентные продукты по белкам, жирам и углеводам заменяют друг друга. На протяжении дня больной съедает по 200 г белого и ржаного хлеба, 50-70 г сахара.
- овсяная каша (150 г);
- пудинг творожный (150 г);
- чай с молоком (1 стакан).
Второй завтрак: кусок отварной курицы с рисом.
- вегетарианский картофельный суп со сметаной – 1 тарелка;
- отварное мясо, запечено под белым молочным соусом (125 г);
- тушеные в сметане кабачки (200 г);
- яблочный кисель (200 г).
Полдник: сухари, настой шиповника.
- отварная рыба (100 г);
- картофельное пюре (200 г);
- чай с лимоном – 1 стакан.

Таблица рекомендованных и запрещенных продуктов помогает ориентироваться при составлении примерного меню
Во время обострения болезни при наличии показаний назначаются обезболивающие, противовоспалительные, желчегонные и другие лекарственные средства. Все блюда готовятся в протертом виде. Белковые – на пару в виде суфле или кнелей.
Следить за максимальным удалением продуктов, содержащих экстрактивные вещества, эфирные масла, богатые холестерином, и грубой клетчаткой. Чаще всего, недели через две, больной возвращается к прежнему здоровому питанию. Возможны корректировки в наборе питательных веществ, в зависимости от сопутствующих осложнений, индивидуальных патологий.
Обязательными являются требования к диетическому меню – это его разнообразие, строгий режим. Чтобы не перегружать поджелудочную железу, одновременно обеспечивать ферменты работой, необходимо питаться часто и дробно, небольшими порциями. Нельзя наедаться обильно за один раз. Делается перерыв между приемами пищи не более 3-х часов, последний не позднее, чем 2 ч до сна. Не следует забывать об эстетичной сервировки стола для больного человека, взаимозаменяемости продуктов.
Семидневное меню при панкреатите. Питание в острой стадии панкреатита
 В острейшей стадии болезни с выраженным болевым синдромом и признаками значительного нарушения пищеварения может быть использовано непродолжительное лечебное голодание. Эта рекомендация озвучена еще врачами прошлых веков, которые при остром панкреатите назначали своим пациентам холод (на область воспаленного органа), голод и физический покой. В этот период допустимо нераздражающее витаминизированное и щелочное питье, при необходимости назначается парентеральное (внутривенное) питание. А вот применение ферментов в этот период нецелесообразно, ведь в кишечник попросту не поступает никакая нуждающаяся в переваривании пища.
В острейшей стадии болезни с выраженным болевым синдромом и признаками значительного нарушения пищеварения может быть использовано непродолжительное лечебное голодание. Эта рекомендация озвучена еще врачами прошлых веков, которые при остром панкреатите назначали своим пациентам холод (на область воспаленного органа), голод и физический покой. В этот период допустимо нераздражающее витаминизированное и щелочное питье, при необходимости назначается парентеральное (внутривенное) питание. А вот применение ферментов в этот период нецелесообразно, ведь в кишечник попросту не поступает никакая нуждающаяся в переваривании пища.
Голодание при остром панкреатите обычно длится 2–3 дня. За это время симптоматика утихает, что дает возможность переходить на диетическое питание – поэтапно:
- Первые дни после голодания питание малокалорийное и максимально щадящее. Блюда пюре образные, полужидкие, протертые. Их готовят на пару или отваривают, при подаче охлаждают до температуры тела. Такое меню преимущественно углеводное и не предполагает использования многокомпонентных рецептов и специй.
- После уменьшения выраженности симптомов панкреатита питание становится более разнообразным и калорийным. При этом меню расширяют постепенно, ориентируясь на самочувствие и степень усвоения пищи. На 4–5 день вводят легко усваивающиеся белки (творог, вываренное нежирное мясо, яйца), затем небольшое количество сливочного масла. Растительные масла пока не используются. Блюда по-прежнему отварные и паровые. Их уже не протирают, а измельчают или подают в виде супов, суфле и запеканок.
- В последующие 8–12 месяцев питание при панкреатите остается щадящим и дробным, хотя и не столь строгим. В целом в этот период рацион напоминает меню при хроническом панкреатите. Вводятся растительные масла, блюда становятся более разнообразными.