Шунтирование при циррозе печени. ПСШ и трансплантация печени
Шунтирование при циррозе печени. ПСШ и трансплантация печени
Трансплантация печени остается единственным радикальным методом лечения цирроза печени. Но нужно отметить, что трансплантации печени подвергаются пациенты именно с декомпенсированной функцией печени, тогда как у 80% больных, подверженных риску развития кровотечения, печень может прослужить еще 5–10 лет. Следовательно, при снижении риска кровотечения становится возможным проведение противовирусной терапии, способной затормозить вирусную активность, стабилизировать состояние печени, что в свою очередь позволит в ряде случаев снизить потребность в трансплантации.
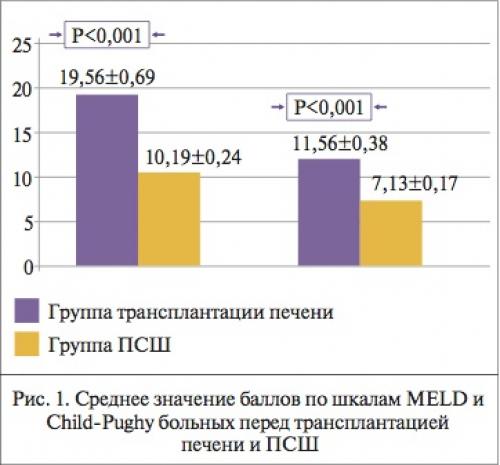
Средние значения баллов по шкалам MELD и Child-Pugh у больных перед трансплантацией печени и ПСШ представлены на рис. 1.
 ПСШ подвергаются пациенты с компенсированной функцией печени, которым не требуется пересадка, но при этом риск летальности от геморрагического синдрома может достигать 30–80%. Результаты наблюдения за пациентами, которым было выполнено ПСШ, в течение первого года после операции представлены в таблице 2.
ПСШ подвергаются пациенты с компенсированной функцией печени, которым не требуется пересадка, но при этом риск летальности от геморрагического синдрома может достигать 30–80%. Результаты наблюдения за пациентами, которым было выполнено ПСШ, в течение первого года после операции представлены в таблице 2.
 Полученная годовая выживаемость после ПСШ составила 96,9%, однако если учесть, что в одном случае была выполнена пересадка печени и еще в одном случае на фоне тромбоза анастомоза больной был повторно оперирован (выполнено ТРГЭК — тотальное разобщение гастроэзофагеального коллектора), истинная выживаемость после ПСШ составила 90,6%.
Полученная годовая выживаемость после ПСШ составила 96,9%, однако если учесть, что в одном случае была выполнена пересадка печени и еще в одном случае на фоне тромбоза анастомоза больной был повторно оперирован (выполнено ТРГЭК — тотальное разобщение гастроэзофагеального коллектора), истинная выживаемость после ПСШ составила 90,6%.
Портокавальное шунтирование это. Виды портокавального шунтирования
Портальной декомпрессии можно достигнуть формированием портокавального шунта «конец-в-бок», портокавального шунта большого диаметра «бок-в-бок», портокавального (и мезокавального) H-образного протезного шунта большого диаметра, а также проксимального спленоренального шунта. Несмотря на анатомические различия указанных видов шунтирования, все они обладают общей особенностью: обеспечивают уравнивание давления между воротной веной и нижней полой веной посредством полного переключения портального кровотока в НПВ.
Прототип полного неселективного шунта — портокавальное шунтирование «конец-в-бок». Его строение требует рассечения воротной вены возле ее бифуркации и формирования анастомоза «конец-в-бок» между ней и НПВ. При этом в печени прекращается портальный кровоток. Портокавальное шунтирование «бок-в-бок» большого диаметра предусматривает формирование анастомоза между боковой стенкой воротной вены и боковой стенкой НПВ. Шунт направляет почти весь антеградный портальный кровоток в систему нижней полой вены и, более того, может направлять кровь из печени при ретроградном (гепатофугальном) кровотоке через воротную вену в НПВ. Таким образом, портокавальное шунтирование «бок-в-бок» большого диаметра обеспечивает лучшую декомпрессию печени, чем при шунтировании одного лишь портального кровотока.
Проксимальный спленоренальный шунт относится к группе неселективных шунтов, обеспечивающих полную портальную декомпрессию. Один из этапов операции — проведение спленэктомии . Селезеночную вену отсекают у ворот селезенки, отделяют от поджелудочной железы и накладывают анастомоз с почечной веной «конец-в-бок». Функционально шунтирование представляет собой портокавальный анастомоз «бок-в-бок» большого диаметра. Несмотря на ранее существовавший в отношении операции энтузиазм, длительное наблюдение выявило отсутствие реальных преимуществ спленоренального шунтирования по сравнению с портокавальным шунтированием «конец-в-бок» или «бок-в-бок». При этом виде шунтирования может наблюдаться тромбоз селезеночной вены и окклюзия шунта.
Другим способом достижения полной портальной декомпрессии служит формирование Н-образного портокавального шунта большого диаметра. Такие шунты представляют собой политетрафторэтиленовый или полиэфирный сосудистый протез от 16 до 20 мм в диаметре с помощью которого накладывают анастомоз между воротной и нижней полой веной по типу «конец-в-бок». Гемодинамика и результаты при этом виде шунтирования сходны с прямым портокавальным анастомозом «бок-в-бок» большого диаметра. Формирование таких анастомозов проще, чем портокавального шунта «бок-в-бок», однако, по сравнению с прямым анастомозом, они имеют большую склонность к тромбированию.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи - здесь .
Полные неселективные анастомозы позволяют хорошо контролировать кровотечения из варикозных вен, поскольку они полностью разгружают портальную венозную систему. Однако в настоящее время полное портокавальное шунтирование применяется редко, поскольку при такой декомпрессии портальной системы существует значительный риск развития энцефалопатии и прогрессирующего ухудшения функции печени, частота которых может достигать 50%.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б. Полезно:
Статьи по теме:
- Бедренно-подколенное шунтирование Бедренно-подколенное шунтирование имеет относительно хорошие результаты с одинаковой проходимостью, как протезов, так и аутовенозных трансплантатов…
- Портальная гипертензия у детей Портальная гипертензия у детей — патологическое состояние, обусловленное повышением давления в системе воротной вены из-за…
- Бедренно-бедренное шунтирование Бедренно-бедренное шунтирование показано в случае невозможности проведения эндоваскулярного вмешательства. В случае поражения аорто-подвздошного сегмента часто…
- Портосистемное шунтирование Разнообразие методов хирургического портосистемного шунтирования, применяемого при лечении портальной гипертензии, служит, в некотором роде, доказательством…
- Шунтирование при асците Асцит — частый признак портальной гипертензии, однако о механизмах его развития до сих пор идут…
- Коронарное шунтирование Операция коронарного шунтирования сердца требует привлечения сил и знаний большого количества специалистов….
Портосистемное шунтирование при портальной гипертензии. Лечение
Консервативная терапия
Гипертония при заболеваниях печени предполагает использование комплекса терапевтических мер, базирующихся на устранении как основной болезни, так и симптоматики осложнений. При этом учитываются особенности воздействия препаратов на артериальное давление. Консервативная терапия использует лекарственные средства, которые помогут понизить давление в портальной системе и не повышать артериальное давление. Применяются следующие лекарственные препараты:
- «Соматостатин». Способствует сокращению объемов циркулируемой крови в портальной вене.
- «Вазопрессин». Понижает давление в воротной вене, но сужает кровеносные сосуды, идущие от сердца, чем провоцирует скачок АД. Поэтому перед использованием препарата важно провести ЭКГ больному.
- Группа бета-блокаторов. Назначаются в редких случаях из-за слабого эффекта.
- Группа нитратов ― классические препараты от давления («Нитроглицерин»).
Вернуться к оглавлению
Хирургическое вмешательство
 Тяжелые степени портальной гипертензии лечат хирургическим методом.
Тяжелые степени портальной гипертензии лечат хирургическим методом.
К хирургическому вмешательству прибегают для лечения запущенной портальной гипертензии, а также при развитии тяжелых патологий сердца, требующих установку кардиостимулятора. При воротной гипертензии оперативное лечение основано на создании обходных путей для оттока крови. Если диагностировано внутрипеченочное препятствие, сразу устраняется опухоль, потом создается анастомоз, но при условии отсутствия симптоматики недостаточности органа.
Источник: https://zdorovecheloveka.com/stati/shuntirovanie-pri-cirroze-pecheni-pssh-i-transplantaciya-pecheni